ちょっと前の記事ですが、2016/3/4 京都新聞に「睡眠時無呼吸症候群、治療後太りやすく」という記事が掲載されました。
http://www.kyoto-np.co.jp/environment/article/20160304000013

これは、京都大学研究成果報告で発表された内容です。私自身は以前から、肥満から激しい「いびき」、そして睡眠時無呼吸症候群へと進んだ患者をCPAP(持続性陽圧気道)で治療するという一連の流れが、対症療法だけで、根治療法になっていない「ずれ」を呈しているのではないかと感じていたので、やっぱりなと思ってしまいました。食事療法などの生活習慣の改善を指導しないで、CPAPで無呼吸の症状を取り除いても、根本的な治療ができていなければ、ほかの不具合を誘発する危険があると思います。
京都大学のホームページからPDFがダウンロードできるので、ご紹介させていただきます。
http://www.kyoto-u.ac.jp/ja/research/research_results/2015/documents/160303_2/01.pdf
睡眠時無呼吸を治療するとなぜ体重が増えるのか?
-基礎代謝の変化と食生活の重要性-
今回、京都大学大学院医学研究科呼吸器内科学の立川良大学院生と同研究科呼吸管理睡眠制御学講座の陳和夫特定教授らは、同研究科糖尿病・内分泌・栄養内科学の池田香織特定助教と共同研究を行い、睡眠時無呼吸症候群の患者が持続性陽圧気道(CPAP)によって治療を受けた後に、体重が増加するメカニズムを明らかにしました。この結果は2016年3 月1 日正午(アメリカ東部時間)に「American Journal of Respiratory and CriticalCare Medicine」のオンライン版で公開されました。
研究者からのコメント(陳和夫特定教授):
わが国でも頻度の高い中等症・重症の閉塞性睡眠時無呼吸患者の臨床症状の改善や脳心血管障害予防にCPAP は有効な治療ですが、CPAP 後に体重が増えやすくなることに注意が必要です。本研究は、CPAP 後にエネルギーが過剰となるメカニズムを明らかにし、食事などの生活習慣指導の併用が体重の制御に重要であることを明確に示しました。
【研究の概要】
肥満と睡眠時無呼吸症候群が深く関係していることは良く知られていますが、睡眠時無呼吸症候群の患者をCPAP で治療した後にも体重の増加現象が見られることが、最近になって知られています。立川良大学院生(京都大学大学院医学研究科呼吸器内科学)陳和夫特定教授(同呼吸管理睡眠制御学講座)らは、池田香織特定助教(同糖尿病・内分泌・栄養内科学)らとともに、この現象のメカニズムを明らかにするために、CPAP の治療前後でのエネルギーバランスの変化とそれに関係する因子について総合的な検討を行いました。交感神経活動の低下などによってCPAP 治療後に基礎代謝は約5%低下しており、エネルギー消費量の低下が体重増加の背景にあることが示されましたが、さらに実際の体重増減により重要なのは、食事内容や食行動の問題などエネルギー量の摂取に関係する項目であることも明らかとなりました。
図1 CPAP 前後での基礎代謝量・身体活動量・摂取カロリーの変化
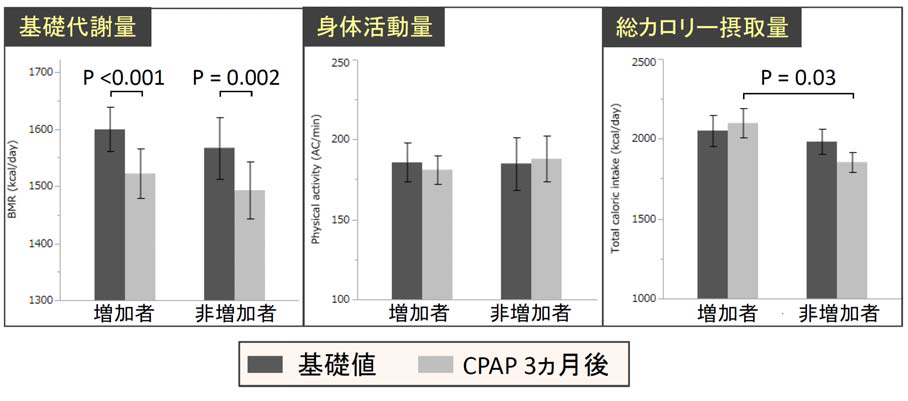
基礎代謝量は体重増加者・非増加者いずれも約5%低下し、また身体活動量は両群とも変化がありません。このことから、エネルギー消費量は治療によって両群とも同じように低下していると考えられます。一方で、エネルギー摂取量は体重増加者において治療後に多くなっており、体重変化が食事内容に左右されていることが分かります。
図 2 体重増加者と非増加者に見られる食行動の違い
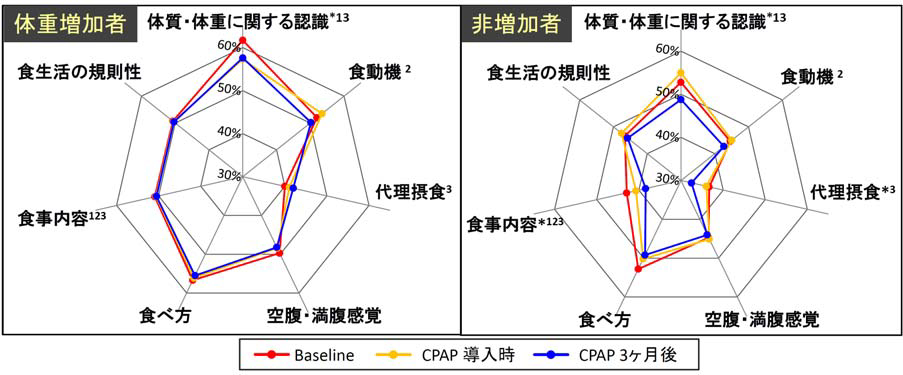
食行動は 7 つのカテゴリーで評価され、スコアが高いほど肥満につながりやすい食行動の乱れがあることを意味します。体重増加者では一貫してスコアが高く、食行動が乱れている人では過食から体重増加を起こしやすいことが分かります。また、体重非増加者では経過とともにスコアが低下しており、食生活・食行動の改善を伴っていたことが分かります。
【本研究のメッセージ】
現在わが国の CPAP 治療患者は約40 万人(推定される睡眠時無呼吸症候群は全国で300~500 万)で、6-7 割の方は肥満あるいは過体重です。肥満は生活習慣病の重要な危険因子であり、体重は適正に管理する必要がありますが、睡眠時無呼吸がCPAP で良くなった後も体重のコントロールに悩む場合が少なくありません。本研究によって、睡眠時無呼吸の患者さんは治療後にいわば省エネ体質となっていることが示されました。体重を意識せずにいると容易に体重が増える状況にあると言えます。この関係は禁煙後の体重増加とよく似ています。禁煙後に体重が増える原因は、ニコチンを絶つことによって食欲が亢進するだけでなく、基礎代謝が5-10%低下することにもあるからです。体重増加を防ぐためには特に食生活に気を配る必要がありそうです。
「体が楽になった分だけ余分なエネルギー消費がなくなった」という見方をすれば、CPAP 後の体重増加は必ずしもネガティブに捉える必要はありませんが、しかし体重管理の面からは、CPAP 治療前には体重について注意を喚起し、生活習慣の改善指導を併せて行うことが重要と言えるでしょう。本研究はこれまで不明だったCPAP 後の体重増加のメカニズムを明らかにし、そのような指導の理論的根拠を示したことに意義があります。
【論文】
“Changes in Energy Metabolism after Continuous Positive Airway Pressure for Obstructive SleepApnea”
Ryo Tachikawa, Kaori Ikeda, Takuma Minami, Takeshi Matsumoto, Satoshi Hamada, Kimihiko Murase, Kiminobu Tanizawa, Morito Inouchi, Toru Oga, Takashi Akamizu, Michiaki Mishima,Kazuo Chin
Am J Respir Crit Care Med, in press
ストレス減で活力ある未来に貢献する、株式会社RUDDER。
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック

代金引換現金でのご購入は黄色ボタンをクリック









