8月14日の未明に救急搬送されて、昨日まで一週間入院していました。胆石が見つかりその処置の為に入院したわけですが、1週間は長すぎますね。お盆の期間を病院で過ごし、冷暖房完備食事付きという事で、景色も緑が多くてリゾート気分で過ごさせていただきました。その間ブログが途絶えたのですが、PV数にそれほどの変化も見られませんでした。
よってこれからは、毎日ではなく、新たな情報などお伝えすることがあるときにアップしていくようにしたいと思います。その空いた時間で、これまでの情報を出来るだけわかりやすい動画にしていこうかと考えております。文章を読むよりもわかりやすくなることを目指します。
(論文紹介)なぜ眠るのか細胞内カルシウム
今回ご紹介するのは、睡眠時間が決まるメカニズムについて東京大学・理化学研究所による研究の論文です。睡眠障害および睡眠障害を合併するさまざまな精神疾患・神経変性疾患(統合失調症、うつ病、アルツハイマー病、パーキンソン病など)の機序の解明、新規の標的遺伝子の提案に繋がることが期待されるということです。
http://www.m.u-tokyo.ac.jp/news/admin/release_20160318.pdf
なぜ私たちは眠るか
1.発表者: 上田 泰己
2.発表のポイント
3.発表概要:
4.発表内容:
睡眠はヒトを含む多種の生物で観察される基本的な生理現象であり、睡眠を制御する因子は主にハエを用いたフォワードジェネティクス(注2)による探索で、体内時計に関係した遺伝子を中心に複数特定されてきました。しかしながら、体内時計とは別の睡眠時間を直接制御している遺伝子(睡眠時間制御因子、(注3)は未解明のままでした。表現型から遺伝子に遡るフォワードジェネティクスに基づいた睡眠時間制御因子の探索は、遺伝子と睡眠表現型の結びつけに多くの時間とコストを要します。更に、従来の睡眠測定は、脳波を取得するための電極を手術によって頭蓋骨に装着する必要があり、侵襲が大きく、多くの時間とコストが同様にかかります。近年、本研究グループは、遺伝子と表現型を直接結びつけることができるリバースジェネティクス(注4)に注目し、この手法を迅速に行うために、高速に遺伝子改変動物を作製することができる技術(トリプル CRISPR 法、注5)を開発し、さらに、高速に睡眠表現型を解析することができる手法(SSS、注6)を開発しました。
(研究手法と成果)
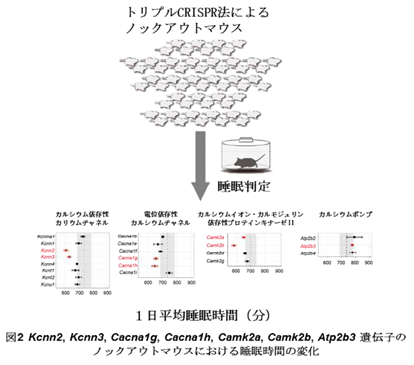
(2)ノックアウトマウスを用いた睡眠時間制御因子の同定(図2)
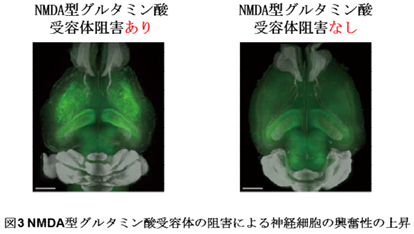
(3)全脳イメージングを用いた神経細胞の興奮性解析(図3)
(1)~(3)の結果から、カルシウムイオンの流入に伴う神経細胞の過分極が睡眠を誘導することを世界で初めて明らかにしました。
本研究は、国立研究開発法人日本医療研究開発機構革新的先端研究開発支援事業 (AMED-CREST)の研究開発領域「生体恒常性維持・変容・破綻機構のネットワーク的理解 に基づく最適医療実現のための技術創出」(研究開発総括:永井 良三)における研究課題「睡 眠・覚醒リズムをモデルとした生体の一日の動的恒常性の解明」(研究代表者:上田 泰己) の一環で行われました。なお、本研究開発領域は、平成27年 4 月の日本医療研究開発機構の発足に伴い、国立研究開発法人科学技術振興機構から日本医療研究開発機構へと移管されています。
5.発表雑誌:
6.用語解説:
『次世代型逆遺伝学による睡眠遺伝子 Nr3a の発見
7.添付資料:
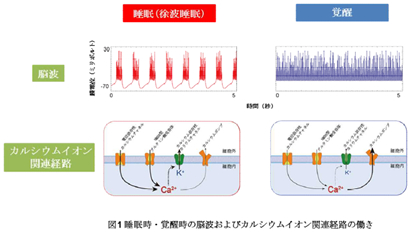
脳波が徐波を示す睡眠時は、電位依存性カルシウムチャネル、NMDA 型グルタミン酸受容体を通じてカルシウムイオンが細胞内に流入し、カルシウム依存性カリウムチャネルが開きカリウムが細胞外へ流出する。一方、覚醒時はカルシウムポンプを通じてカルシウムイオンが細胞外へ流出する。
トリプル CRISPR 法によってカルシウムイオン関連経路に含まれる 21 個の遺伝子を、それぞれノックアウトしたマウスを作製した。そのマウスに SSS を用いて睡眠解析を行ったところ、そのうちの Cacna1g, Cacna1h (電位依存性カルシウムチャネル)、Kcnn2, Kcnn3 (カルシウム依存性カリウムチャネル)、Camk2a, Camk2b (カルシウムイオン・カルモジュリン依存性プロテインキナーゼ II)をノックアウトしたマウスの睡眠時間が、野生型のマウスと比べて顕著に短いことが、Atp2b3 (カルシウムポンプ)をノックアウトしたマウスの睡眠時間が、野生型のマウスと比べて顕著に長いことがわかった。グラフ中の破線は野生型マウスの睡眠時間を示す。
NMDA 型グルタミン酸受容体の阻害剤を Arc-dVenus マウスへ投与したところ、神経活動の上昇(緑シグナル)が観察された。
ストレス減で活力ある未来に貢献する、株式会社RUDDER。
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」 国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック(BASE)
代金引換現金でのご購入は黄色ボタンをクリック