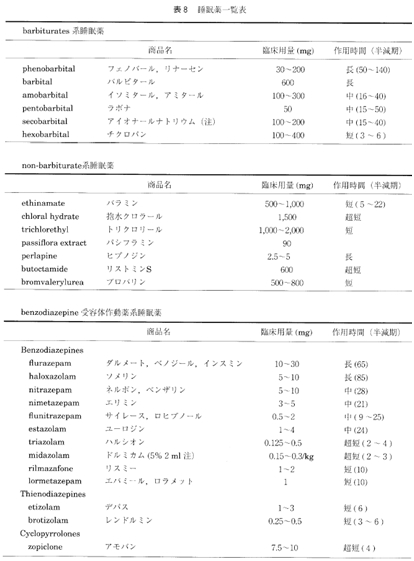
NHK朝ドラの「わろてんか」がもうすぐ終わります。
お話は笑いで人々を幸せにするという吉本興業の創設者の話ですが、昔から笑いには健康効果がある事は言われてきています。
笑うから健康なのか、不健康な人は笑いが減るからそう感じるのか、意外と真面目な学会論文がなかったこの効果に関して、論文がありましたので、紹介いたします。
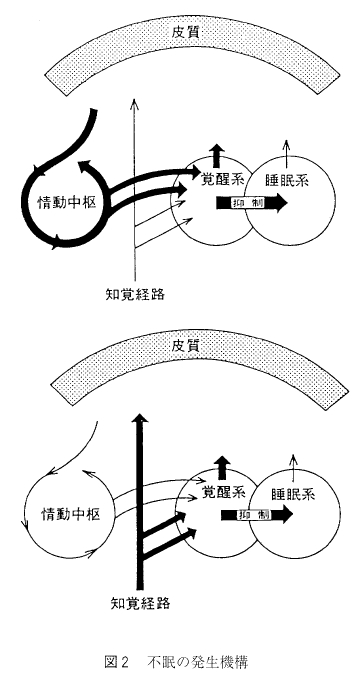
先日のブログでも少し書きましたが、睡眠は、脳の排泄機能ではないかという考え方。
不眠症は言ってみれば脳の便秘だということですね。
出したいのに出ない便秘の苦しさと、眠いのに眠れない不眠の苦しさは確かに似ている気がします。
便秘の解消には水溶性食物繊維を取るとか、腸内フローラを整えるとかいろいろと解消方法が言われますが、脳にとっての食物繊維って何だろうと考えると、幸福ホルモンといわれるセロトニン分泌を促すこと。セロトニンを増やす方法について笑いが有効というところに目を向けてみました。
https://www.jstage.jst.go.jp/article/jcam/4/2/4_2_51/_pdf
日本補完代替医療学会誌 第 4 巻 第 2 号 2007 年 6月:51–57
【総 説】
補完代替医療としての笑い
The Laughter Therapy
高 柳 和 江*
Kazue TAKAYANAGI*
日本医科大学医療管理学教室
【要 旨】
医学文献では笑いについての科学的研究が少ないが, 人間のコミュニケーションには大切である.補完代替医療では,笑いは特筆された存在である.上手に使うと,状態を軽くして,患者家族,介護者そして医療提供者との間の連携を強くするが,ブラックユーモアな どは,時に鬱の患者さんに,反対の効果をもたらす可能性もあるリスクの高い戦略である.
多くの患者さんは苦しみを抱えていて,笑おうと思っても笑う状況にない.補完代替医療での笑いとはこういう人たちが本当に心から笑えるような場と空気を提供し笑いをひきだすことで精神的・身体的効果を得ることにある.
I.総説で笑いの中枢と回路,笑いと表情,笑いによるからだの動き,笑いの発達段階などを俯瞰した後,II.具体的な補完代替医療として,病気の軽快を目的とした試みや方法を述べ,III.現場での取り組みとして,著者が行っている笑い療法士について紹介する.
【キーワード】
笑い,NK細胞,幸せ感,笑い療法士,パッチ・アダムス,癒しの環境研究会
I. 笑いについての総説
補完代替医療では,笑いは特筆された存在である.笑いの効果における科学についての論文は少ないが,笑いは昔から百薬の長とされ,笑い関連の話題も多い.医学領域以外の笑いについて総説的に記述し,具体的な笑いの補完代替医療の医学的側面,および現状などについて,論述してみたい.
補完代替医療における笑いとは,自己治癒力を高める 療法である.
1. 笑いの中枢と回路
笑いをつかさどる中枢には大脳新皮質,辺縁系,視床 下部の 3 つがある(図 1).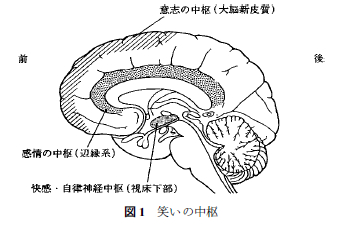
笑いの回路には二つの独立したものが存在する.先天的で情動的な笑いを担う回路では,古い脳である前帯状回と扁桃体が中心的役割を果たす.後天的で認知的な笑いを担う回路では,意志の中枢である大脳皮質の前頭前野が指令を発し,緊張緩和としての笑いになる.笑いの出力回路は,最終的に脳幹に至るが,その途中で,小脳が介在して,笑い発現を状況にあわせて微調整している.
2. 笑いと表情
母親の表情が複雑で豊かなほうが,6 か月以降の乳児の笑顔の発達は,良い反応が出てよい笑顔に育つ1).一般に,ほとんどのポジティブな表情はシンメトリーに右左両方の顔にあらわれる.顔の対称性と利き腕の機能とは関係ないというが,人間は顔の片側だけで表情を表すことができる2).ポジティブな表情を片側だけに表すのは男性のみであるが,ネガティブの表情は男女関係なく,左側であらわされる2).
口の一端だけが笑い,あとの顔の部分が笑っていないものを引きつり笑いという.また,口角下制筋と口輪筋をつかって,口角を上げるときに,唇の真ん中だけをと がらせるという高等テクニックができる.これは,ゆがんだお世辞信号の一つである固い笑いだ3).以下に笑いと関係する表情筋をあげる.
1)大頬骨筋
この筋肉が収縮すると口角を斜め上外側に引き上げ,笑い顔に特有な口の形を作る.口輪筋が哺乳の際乳首を吸いつく働きをするが,そのあとで,乳汁を吸い取るときに大頬骨筋が働く.
2)眼輪筋
目を閉じる内側の筋肉と眼裂を細くし,目じりにしわを寄せる外側の筋肉があり,快や緊張緩和のときに働く.
3)皺眉筋
鼻の付け根から両側にやや上向きに走り,眉間のたて皺を作る.目の上のひさしで,まぶしさをさえぎるのが本来の役目だが,眼の笑いを抑制して,苦笑いなどのメッセージ性を加える.
4)口角下制筋
口の笑いを抑制する.
5)口輪筋
口をすぼめて前に突き出す.
6)眼球
人間は他の霊長類と異なって,白眼という特殊な顔面要素がある.つまり,視線,特に,一瞥をしっかり見立たせる笑いの強調の役目をする4).凝視には,視線を外すものと,視線を向けるもの二つがある.視線を向けるのは,愛,敵意,恐れという積極的な感情を示し,視線をそらすのは,恥じらい,さりげなく示す高慢さ,しおらしい服従を示す4).
3. 笑いによるからだの動き
人間は,非日常を感じると,驚きという反応をする.肩をあげ,深く息を吸い,腹筋を動かし胸を張り腰をそらすという全身運動を行う.この全身を大きく見せて,口を大きく開けるという態勢は,威嚇の動作にもつながる.愛と敵意は相反する感情であるが,笑いも威嚇と同じ行動を示す.
この後で,安心した時は,腰を曲げて,全身で息を吐き,笑いになる.安心できなかったときに怒りになる.笑いと怒りは表裏一体である.精神障害者に正面を向いて凝視すると敵意と受け取られる可能性がある.
笑うと頬の表情筋が頻繁に動き,顔面静脈が伸縮し, 脳から心臓へ戻る血流が増加する.笑っている時は激しく横隔膜を上下させるため腹筋が運動し,全身運動になる.
脳が興奮し酸素を消費すると,脳細胞への酸素の供給量が不足し,脳の働きが低下する.そこで笑いによって新鮮な血液を脳へ送る.脳細胞へ栄養供給が増え,情動をつかさどる右脳が笑いで活性化され,ストレスで左脳を使う人にとって,リラックス効果があると考えられる.
笑った後は,集中しやすく記憶力もアップできる.怒りや恐怖を感じたときなどの異常な事態の時に交感神経は優位になり,その状態が長く続くとストレスの原因になる.コルチゾールが高まり,免疫力が低下する.血圧も高くなる.
脇を触られるくすぐり笑いは脇の内側にある心臓,肺などの内臓を守るために,筋肉が緊張する.この時,全身の筋肉に力が入り緊張する.脇を触られると心拍数が上昇し急激にストレス状態になり,ストレスを和らげようと笑いが起こると考えられている.これをくすぐり笑いといい,酸素摂取量は,有酸素運動並みに多い.
1)副腎ホルモンが変化
笑いにより酸素が増えるとコルチゾールの分泌が減り,ストレスが鎮まる.単純笑いよりもゲームによる積極的な笑いのほうが効果が大きい5).
2)セロトニン神経の活性化
脳幹の縫線核から出た神経からセロトニンという神経伝達物質が放出される.人間の攻撃性と関連があり元気になる.これは覚醒時に持続的な放出があり,睡眠時に発射が抑制される6).呼吸,咀嚼,歩行などのリズム運動を行うことによっても,放出が増強される.不足状態では,うつ病,パニック障害,摂食障害になるなど,心の疾患と密接な関係がある.
3)副交感神経優位
笑いで副交感神経優位になると,安らぎ・安心感を感じた状態になりストレスが解消される7).
4)血糖値が下がる
血糖値はストレスによって上昇するが,笑いには,インシュリンを分泌する遺伝子作用に働いて,血糖を正常化させる作用もある8).
5)脳内麻薬物質の放出
笑いによって自然な幸福を感じさせる化学物質脳内モルヒネであるエンドルフィンやドーパミンを血液中に大量に分泌させる9).
6)免疫能が高まる
自律神経の頻繁な切り替えによる脳への刺激により,神経ペプチド(免疫機能活性化ホルモン)が全身に分泌される.NK 細胞には神経ペプチドの受容体があり,NK細胞は活性化される10).
著者の実験では,高圧酸素室にいれた大学生 10 人と笑いのビデオを見た大学生 10 人を比較すると,前者(コントロール群)はうつ傾向,緊張,疲労,混乱,が高まり11),活動性は落ちた.お墓に入ったみたいな長い時間だった,二度といやだという感想であった.後者は(笑い群)は心理テストもまったく逆の結果である.おわったの?もう一回?いいよと,あっけらかんとしていた.後者の NK細胞活性は有意に高まっていた(図 2).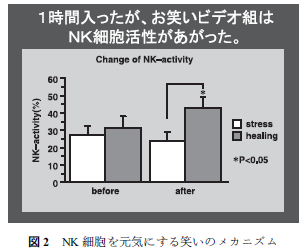
4. 笑いの発達段階
1)自然微笑
新生児微笑は産まれたばかりの赤ん坊が眠っている間に微笑する現象で本能的なものである.親子のコミュニケーションを活性化する.赤ん坊の姿とそれを好ましく思う親の認知特性,つまり親に奉仕させ子どもの生存率を高める行動は Care Eliciting Behavior のひとつである.自然の生き残り戦略の上で,遺伝子に組み込まれた仕組みらしい.3 カ月で消失するが,6 カ月まで,565 回の自然微笑と 15 回の声出し笑いが観察された例もある12).
2)受動的笑い
自発的に起こる自然なもので嬉しさの表現である.親の顔の視覚情報が脳の情動中枢である大脳辺縁系に到達し,続いて,大脳基底核に中継される.大脳基底核は脳の高次の皮質とそれよりも進化的に古い視床との間に位置するいくつかのニューロン集団である.この基底核が自然な微笑を生み出すのに必要な顔面筋の一連の活動をまとめる.この事象のカスケードはいったん作動すると瞬く間に完了し,思考をつかさどる皮質が関与する余地は無い.
人の脳には相手の感情を読み取るミラーニューロンがある.これが働くと,つられ笑いが起こる.共感するミラーニューロンである.脳の前頭葉にある神経細胞は,人の表情,声から感情を読み取り,同じ感情になるよう命令を出している.つられ笑いやもらい泣きが起こる.
親の微笑みかけという介入で,微笑み返す.親が使う赤ちゃん言葉は親にとっては退行現象であるが,こどもは言葉を聞き取る能力を発揮する.3 ヶ月を過ぎると,おいしい食事にありついたとほっとしたとき,おもわずこぼれる微笑なども受動的な笑いだ.快の笑いとも言う13).
ただし,笑顔を見ても,笑いを拒否する行動をとる時もある.大人は目をそらすか,敵意の目線を返す.親が笑いながら目をみつめても,機嫌が悪い乳児は意図的に首を曲げて目をそらす.本人はミルクがのみたいとか抱いてくれとか,問題が解決されるまでは,笑いたくないという意思を示す.
3)能動的笑い
笑おうとする意思があって,積極的に介入を取り入れる笑いである.漫画,落語,映画,本など,能動的に笑えるもので,意思の力が入る.社交上の笑い,前頭葉の笑い,さらに,達成感のある霊的な笑いをも含む11,13).
4)信号としての笑い
①笑いの発現時間,持続時間
笑いで顔の表情がかわるスピード,笑いの発現時間は,本人が感覚を探す能力に反映しており,また,個人的なスタイルと関係する1).典型的な笑いは,十分な強さがあり,消えるまでに時間がかかる.ちらっと浮かび,すぐに別の無表情な顔に変わり,笑いが直ちに消える断片的笑いもある.セロトニンをだす機能とも関係するらしい.
②信号としての強さ
ぎこちない,またはあいまいな表情は不足信号としての笑いである.
③作り笑い
人間は完全な作り笑いをすることができる.舞台俳優は,笑いと言う信号を強調して 30 メートル以上離れたところに,伝えるという不自然な課題をこなすことができる.
5)病的な笑い
笑うべき刺激でない時に,笑い発作がおこるコントロールできない笑いと,脅迫笑いという病的なものがある14).小脳と橋核の笑いの中枢の異常と,笑いの出力を調節する神経回路に異常がある 2 つの場合がある.
II. 具体的な補完代替医療
1. 病気
アメリカのノーマン・カズンズは,強直性脊椎炎にかかったが「笑い療法」とビタミン C の大量投与を行い,1 週間ほどで症状が改善し始め,半年でもとの編集長職に復帰した15).
1)病気の軽快,治癒
笑いが,がん,心筋梗塞,アトピー,リウマチなどの膠原病等にも好影響を及ぼしていることが報告されてい る.リウマチ患者に落語を聞かせると,リウマチ悪化因子が減り,関節の痛みも和らいだ7).ノーマン・カズンズも 10 分間腹を抱えて笑うと,少なくとも 2 時間は痛みを感じずに眠れたという15).
悪性腫瘍の自然治癒は,神経芽細胞腫で有名であるが,笑いや前向きな生き方で消化器がん,悪性リンパ腫での自然治癒もまれに報告されている.
2)苦痛の軽減
妊娠,出産,出産後の親のケアなど,抗がん剤治療でも緩和ケアでも医療に笑いとユーモアが有効である16–19).ユーモアは患者の痛みをとり,医療者の人間的なところを見せ,すべての人の協力をもたらす.患者がユーモアを使うと医師との診察が軽い気持ちになり,医療者が使うと,日常が楽しくなる20).
3)幸せ感
パッチ・アダムスは認知症で怒り顔の人も,アルツハイマーで能面の顔をした人でも笑いで笑顔に変えた(図3)21).
教育の分野においては,ユーモアをより多く用いる人と創造的思考の間には統計的に有意で正の相関関係がある2).前向き思考と幸福感を授業の前後に考えさせる教育をおこなったイタリア人の思春期の子供では,適応が良く自己効力感が高まった22).
ビジネスの分野でも笑いのストレス管理で従業員の血圧が下がり,パフォーマンスに好影響を与えているとの報告がある23,24).
身体的健康とユーモアとは関係がある25).健康とユーモアのセンスの関係を図るには,もっと研究が必要である.
2. 方法
1)受動的
①お笑いの本,小説,マンガ,映画
自分は笑えるといういくつかの本や映画を見つけておく.または,お笑い芸人の芸をみる.
②環境
患者がかるい気持ちになる面白い小説,本,DVD,映画を満載してある笑い車を病院ロビーに置くことは簡単である20).ま た,マサチューセッツ総合病院の The Kenneth B. Schwartz Center では患者に希望を与え,介護者をサポートして,癒しのプロセスを助けるところとして寄付され,回診では患者の精神的な問題もとりあげる26).
2)能動的
①積極的に笑い顔をして笑い声を出す.
笑顔を無理にでも作り,笑い声を出す.俳優は劇の中で笑うことができる.このときに,セロトニンが増える.
②肉体運動
運動やゲームなどは肉体的な達成感も伴い,笑える5). くすぐりと,全身笑いに移行して肉体運動にもなり,セロトニンも高まり,副交感神経優位になるなど身体的な変化が起こる.
③笑いを創り出す
窮地に立ったときこそ,自分から周囲に笑いを呼び込むことができる.笑いのネタ本で本当に笑えるのは,3分の 1 もない3).相手を錯覚させる方法,同じ内容の順番を変えるだけで悲劇を喜劇にする方法,マクロとミクロを反転させる方法など,思いがけないオチをつけるテクニックがある3).ただし,笑いならなんでもいいわけではない.患者さんや病気のこと,個人攻撃,自虐ネタなどは痛みを増やす笑いである27).
④達成感
目標を決め,努力して達成感が得られたら,笑える.スポーツ選手の笑いや選挙当選者の笑いでよく遭遇する小さな目標から大目標まで,いろいろ決めておくとよい.
III. 現場での取り組み
1. 笑い療法士
多くの患者さんは苦しみを抱えていて,笑おうと思っても笑う状況にない.補完代替医療ではこういう人たちが本当に心から笑えるような場と空気を提供する笑える環境というのが必要だ.私は癒しの環境として五つの項目をあげている27).「安全」「リラックス」「(医療の)質 がよいこと」「元気になること」,および「生きがい」がそれであるが,これは笑いでも同じことである.人間としての権利が守られていることを実感して,安全だと感じることではじめて人は笑える.ほっとしてほほえみ,だんだん,げらげら笑って,元気になっていくことができる.
筆者が代表世話人を勤める癒しの環境研究会では笑い療法士評価認定委員会(委員長:中島英雄・中央群馬脳神経外科病院理事長・噺家桂前治)を立ち上げ笑い療法士を育てている28).「笑い療法士」とは,笑いをもって患者の自己治癒力を高めることをサポートする人のことである.患者さんに,よりそい,心をひらいて笑いを感染させるのが笑い療法士である.笑いは,人が幸せに生きることを支え,また病気の予防にもつながっていく.そうした笑いをひきだすのが「笑い療法士」だ.健康な人,笑いたい人が笑おうと待ち構えているところで笑わせる「お笑い」とは違う.したがって,笑い療法士は場所を選ばず,とくにグッズやパフォーマンスを必要としない.医療・福祉関係者のほか,患者さん,家族や一般の方などで「その人がいるだけで空気が変わる,社会が楽しくなる人」も対象である.人間の心をしっかり持っている人,そして患者さんに寄り添える人,というのが笑い療法士の条件である.応募者が多く,候補者になるには書類審査で 9.3 倍の狭き門である.候補者は患者心理学や脳の解剖,笑いの医学的基礎や患者心理など 2 日間にわたるトレーニングと講習を受け,その後のフォローアップと呼ばれる約 2–3 か月の実績を見て 3 級に認定した(図 4).
「療法士」というタイトルを認定するという 社会的責任から水準を高めるための継続研修も行っている.この笑い療法士は社会の広い層から大きな反響を呼び,新聞にも大きく報道され,取材も殺到した.
2005 年 10 月 23 日から,2007 年 2 月まで第 3 回の認定を行い,209 人の笑い療法士が誕生した.認定された人の職業は医師 26 名,看護師 43 名,医療福祉 30 名,コ・メディカル 16 名,一般人 95 名である.病院理事長,大学教授,お坊さん,落語家から全くの市井の人,患者さんなどのさまざまな職種がいる.年齢も 19 歳から 84 歳まで広がっている.
笑い療法士 3 級の有効期間は 3 年間で,その間の活動ぶりを評価して,その結果に応じて更新が行なわれる.今後は豊富な経験と実績が必要とされる 2 級笑い療法士,患者から呼ばれてプロとしてお金を払ってもらえる笑い療法士 1 級の認定になる.認定を受けた人は,笑い療法士の名称を用いて,さらにまわりの人々に笑いを広 げる.医療や福祉の現場に「自己治癒力を高める笑い」を広げるムーブメントを起こし,その中心人物として活躍することが求められる.
笑い療法士とは,「患者を尊敬し,患者の心に寄り添って,笑いを感染させる人々」である.医師でも患者さんでも笑い療法士は,常に笑い療法士の状態であり,今から笑い療法をします,というものでもない.患者さんがよくなることで生きがいにもなっている.癒しの環境研究会では今後,「1 日 5 回笑って,1 日 5 回感動する」というテーマを掲げて笑い療法士の周知や地位向上をさらに進めていく予定である.
2. ホスピタルクラウン
欧米ではホスピタルクラウンといって,一般人がボランティアでクラウンの格好をして患者を元気にするシステムがある29).英国では医師がクラウンの格好をするドクタークラウンもいる30).米国では,ドクタークラウンとしてパッチ・アダムスが有名で映画で日本でもおなじみである31).日本でも,ホスピタルクラウンのボランティアをする団体がいくつか出てきた.主に子供たちに元気を与える試みがなされている.
3. 笑い療法の効果
がん患者で笑い療法士になった人は,普段は,包丁で刺されるみたいな痛みが笑いでまったく痛くなかった.終わってから,痛みが戻ってきたという.腫瘍マーカーが笑いで下がったと報告してきた人もいる.
88 歳の A 子さんは,大学病院の結果は胃体中部小弯側に 3 cm 大の 2 型(限局性潰瘍形成型)分化型腺癌で SS層まで達しており進行胃癌と診断されたが,本人の手術拒否で,経過観察をした.笑い療法士の開業医が顔面表情筋の体操,彼女の目を見ての傾聴,毎回だじゃれ等を中心とした話題,日々感動してもらうなどをしたところ,1 年 7 ヵ月後食欲も貧血も改善傾向となり,内視鏡検査を行なったところ,萎縮性胃炎に変化していたという.
まとめ
ユーモアや笑いはその場の空気を変える道具として使える.ユーモアは患者と医療提供者の両方にとって孤独を和らげる.上手に使うと,状態を軽くして,患者家族,介護者そして医療提供者との間の連携を強くする.ブラックユーモアなど時に反対の効果をもたらす可能性もあるリスクの高い戦略である.医学文献では笑いについての研究がほとんどない.医師の診察や看護師の経験を通して,ユーモアの役割をレビューすべきである.人間のコミュニケーションにはユーモアや笑いは大切であり,医療者は日常にもっと用いるべきである20).
笑い療法士が国家資格に認定され,日本中で 100 人に1 人が笑い療法士になると,日本の国も明るくなることだろう.
青森県では,青い森笑いプロジェクトも 2007 年からスタートした.いじめ,虐待,自殺防止のために,県民 2万人にほほえみをする人々を養成するプロジェクトだ.国の科学研究費で「エビデンスのある患者自己治癒力向上―量的(HSP 免疫など)と質的評価を指標として」というタイトルで筆者の笑いの研究が認められた.笑いに科学の光がはいるとともに,全国の医療現場や家庭で本当の笑いのムーブメントが広がることを願っている.
参 考 文 献
1) Mergl R, Vogel M, Prassl A, et al. Facial expressions and person- ality: a kinematical investigation during an emotion induction experiment. Neuropsychobiology 2006; 54(2): 114–119.
2) Borod JC, Koff E, White B. Facial asymmetry in posed and spontaneous expressions of emotion. Brain Cogn 1983; 2(2): 165– 175.
3) 米原万里.必笑小咄のテクニック.東京集英社.東京.2005.
4) モリス,デズモンド・モリス.藤田 統訳.マンウオッチング.東京小学館文庫.2007: 135–146.
5) 高柳和江,木村哲彦.単純な笑いとバーチャルリアリティ (VR) ゲームによる笑いにおける心理および免疫効果.日本 公衆衛生学会誌.2001; 60: 719.
6) Scoppetta M, Di Gennaro G, Scoppetta C. Selective serotonine reuptake inhibitors prevents emotional lability in healthy subjects. Eur Rev Med Pharmacol Sci 2005; 9(6): 343–348.
7) 吉野槇一.笑いの治癒力―脳内リセット理論に基づいて―臨床精神医学.2003; 32(8): 953–957.
8) Hayashi T, Urayama O, Kawai K, et al. Laughter regulates gene expression in patients with type 2 diabetes. Psychother Psychosom 2006; 75(1): 62–65.
9) Bennett MP, Lengacher CA. Humor and laughter may influence health. I. History and background. Evid Based Complement
Alternat Med 2006; 3(1): 61–63.
10) 伊丹仁朗,昇 幹夫,手嶋秀毅.笑いと免疫能.心身医学.1994; 34(7): 565–571.
11) 高柳和江.閉鎖医療環境における笑いの免疫能向上.癒しの環境.2001; 6: 13–15.
12) Kawakami K, Takai-Kawakami K, Tomonaga M, et al. Spontane- ous smile and spontaneous laugh: an intensive longitudinal case study. Infant Behav Dev 2007; 30(1): 146–152.
13) 志水 彰,角辻 豊,中村 真.人はなぜ笑うのか,笑いの精神生理学.ブルーバックス.東京.1994.
14) Gauldin D. Humor doulas. J Perinat Educ 2000; 9(2): 52.
15) ノーマン・カズンズ.松田 銑訳.死の淵からの生還―現代医療の見失っているもの.講談社.東京.1981.
16) Borod M. SMILES—toward a better laughter life: a model for introducing humor in the palliative care setting. J Cancer Educ 2006; 21(1): 30–34.
17) Auret K, Pickstock S. Pain management in palliative care—anupdate. Aust Fam Physician 2006; 35(10): 762–765.
18) Audette IM. The use of humor in intravenous nursing. J IntravenNurs 1994; 17(1): 25–27.
19) Bennett MP, Lengacher CA. Humor and laughter may influence health. I. History and background. Evid Based Complement Alter- nat Med 2006; 3(1): 61–63.
20) Erdman L. Laughter therapy for patients with cancer. Oncol NursForum 1991; 18(8): 1359–1363.
21) パッチ・アダムス,高柳和江.パッチ・アダムス いま,みんなに伝えたいこと―愛と笑いと癒し.主婦の友社.東 京.2002.
22) Caprara GV, Steca P, Gerbino M, et al. Looking for adolescents’ well-being: self-efficacy beliefs as determinants of positive think- ing and happiness. Epidemiol Psichiatr Soc 2006; 15(1): 30–43.
23) McCraty R, Atkinson M, Tomasino D. Impact of a workplace stress reduction program on blood pressure and emotional health in hypertensive employees. J Altern Complement Med 2003; 9(3): 355–369.
24) Beckman H, Regier N, Young J. Effect of workplace laughter groups on personal efficacy beliefs. J Prim Prev. 2007; 28(2): 167– 182.
25) Bennett MP, Lengacher C. Humor and Laughter May Influence Health: II. Complementary Therapies and Humor in a Clinical Population. Evid Based Complement Alternat Med 2006; 3(2): 187–190.
26) Penson RT, Partridge RA, Rudd P, et al. Laughter: the best medi-cine? Oncologist 2005; 10(8): 651–660.
27) 癒しの環境研究会編著,高柳和江監修.生きる喜び☆アゲ イン―癒しの環境で目覚める生命のネットワーク.医歯薬 出版.東京.2007.
28) 高柳和江.笑い療法士ご報告.癒しの環境研究会雑誌.2007;12(1): 55–62.
29) Rhodes B. Send in the clowns. Nurs Manag (Harrow). 2005; 12(6):13.
30) Vagnoli L, Caprilli S, Robiglio A, et al. Clown doctors as a treatment for preoperative anxiety in children: a randomized, pro-spective study. Pediatrics 2005; 116(4): e563–567.
31) McDonald M. Dr. Patch—a clown doctor, hailed by Hollywood,dreams of giving free medical care to children. US News World Rep. 1998; 14: 125(23): 56–59.
ABSTRACT
The Laughter Therapy
Kazue TAKAYANAGI
The Department of Health Policy and Management at Nippon Medical School
There are few scientific papers about the effectiveness of the laughter of the patients, even laughter is essential to human com- munication. Cultural values of people acknowledge laughter as good medicine, although the black humor is sometimes risky strat- egy for the depressed patient. The most patient has his own serious problem which prevent him to laugh. Laughter in complementary and alternative medicine means to offer the atmosphere and environment where depressed patient can be educated smile and laugher to improve psycho-physiological status.
Current review of laughter was done and grouped into three main themes: (1) medical aspect of laughter, (2) laughter as one of the alternative medicine, which relieve stress, care and heal the patient and (3) the laughing therapist who enhancing laughing to the patients suffered from mental status. There are some supported paper of a connection between sense of humor and self- reported physical health. More research is required to determine interrelationships between sense of humor and well-being. This study contribute the value and significance of laughter to support people in their learning journey.
Key words: Laughter, therapist, healing environment
ストレス減で活力ある未来に貢献する、株式会社RUDDER。
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック(BASE)

代金引換現金でのご購入は黄色ボタンをクリック








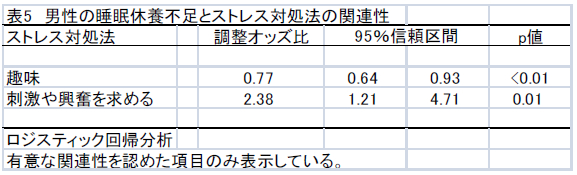
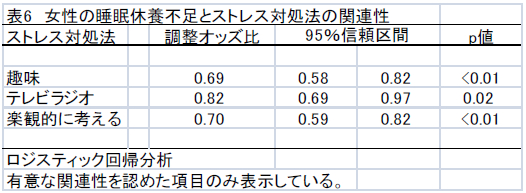
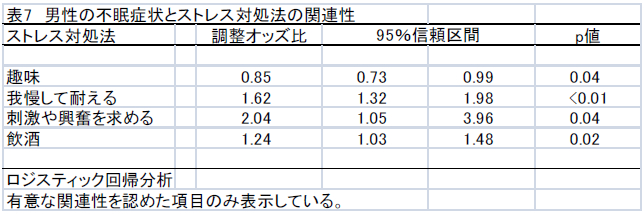
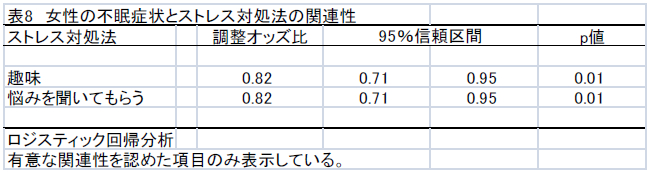









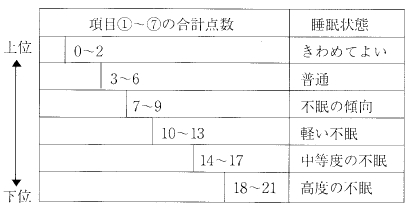
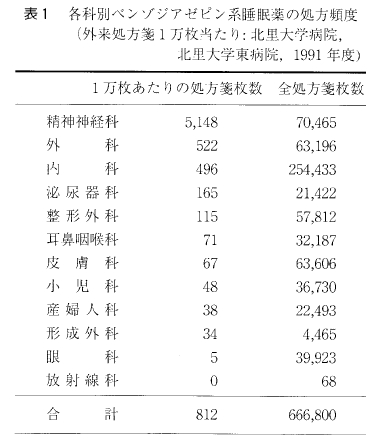 不眠症の診断
不眠症の診断
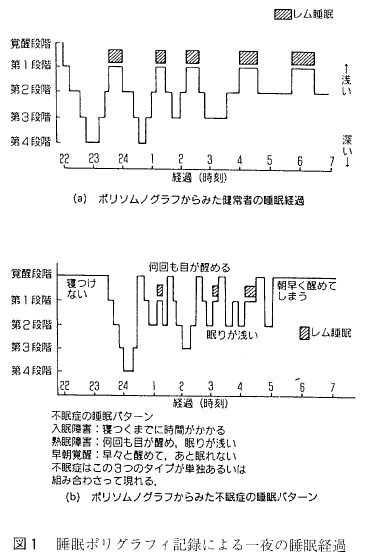

 2. 分類
2. 分類