どういうわけか葉っぱ一枚に1匹のテントウムシ。縄張りがあるのでしょうか。
本日は睡眠時無呼吸と肥満についての論文をご紹介します。なんとなく論文の趣旨があっちに行ったりこっちに言ったりしている感があります。睡眠時無呼吸症も生活習慣病の症状らしいというあたりと、必ずしも肥満が無呼吸と直結していないという点が良いと思いますが、その原因として日本人の顔の角度と欧米人の顔の角度に持って行ったところが強引すぎる気がしますね。
https://kinran.repo.nii.ac.jp/?action=pages_view_main&active_action=repository_view_main_item_detail&item_id=62&item_no=1&page_id=13&block_id=21
千里金蘭大学紀要 P.1~14(2008)
日本人における睡眠時無呼吸症候群(SAS)患者の肥満と重症度の関連性について
The association between obesity and disease severity in the Japanese sleep apnea syndrome (SAS) patient
岡村 吉隆、奥田 豊子2
要旨
「睡眠時無呼吸症候群は肥満を伴うことはよく知られている。治療の第一選択肢は経鼻的持続気道陽圧療法であるが対症療法である。したがって、長年使用する必要がある。多くの日本の睡眠時無呼吸症候群患者は重症度が同程度にもかかわらず白色人種の睡眠時無呼吸症候群患者ほどの肥満ではない。それは、日本人では肥満に加えて顔面軸角(FX: facial axis)が睡眠時無呼吸症候群に影響されやすいための因子である可能性がある。すなわち、日本人の側頭蓋計測においては白色人種に比べて顔面軸角が狭いことが要因と考えられる。
キーワード:睡眠時無呼吸症候群 Sleep apnea syndrome, 肥満 obesity, 側頭蓋計測 cephalometry
I.はじめに
睡眠時無呼吸症候群(Sleep Apnea Syndrome: SAS)は1976年に Guilleminault により提唱[1]され、臨床的な歴史はまだ浅い疾患である。Guillerminault によると SAS は「7時間の睡眠中に30回以上の無呼吸があること」と定義している。
SAS の症状は、習慣的いびき、日中傾眠、起床時の頭痛、睡眠中の呼吸の停止、インポテンツ(ED)、熟眠感の欠如、性格の変化・抑うつ状態、夜間頻尿などであり、その原因は肥満による上気道組織への脂肪沈着、扁桃肥大、巨舌、小顎症、上顎骨の後方偏位、下顎骨の後方偏位などと考えられている。特に上気道組織への脂肪沈着は 肥満者に多く見られることから肥満との関連性が高い疾患といわれている。しかし、わが国の SAS 患者は200万人ほどいると考えられていて欧米諸国と比べると肥満者の割合が低いことから見ても非肥満者の患者も少なくなく(2]、日本人の場合他の国とは異なる部分もある(図1)。
本稿では睡眠時無呼吸症候群における先行研究の結果などからその発症要因や自覚症状、診断基準、治療の現状等について述べ、特に肥満との関連性に焦点を当て、わが国における SAS について検証する。
Ⅱ, 睡眠時呼吸障害について
睡眠時呼吸障害(sleep-disordered breathing; SDB)は昼間の眠気を呈する代表的な病態の、ナルコレプシー (居眠り症)や若者の睡眠不足症候群なども含まれるが、米国では閉塞性睡眠時無呼吸低呼吸症候群(obstructive sleep apnea-hypopnea syndrome; OSAS)、中枢性睡眠時無呼吸低呼吸症候群(central sleep apnea-hypopnea syndrome; CSAS)、チェーン・ストークス呼吸症候群(Cheyne-Stokes respiration syndrome; CSRS, CheyneStokes breathing syndrome; SCBS)、睡眠時低換気症候群(sleep hypoventilation syndrome; SHVS)に分類され[3]、わが国においてもこの分類が採用されている[4]。これまでの SDB の有病率調査は OSAS に限定され
ている[2]。
1 Yoshitaka OKAMURA 千里金蘭大学生活科学部食物栄養学科 (受理日:2008年10月1日)
2 Toyoko OKUDA 大阪教育大学教育学部生活環境講座 (受理日:2008年10月1日)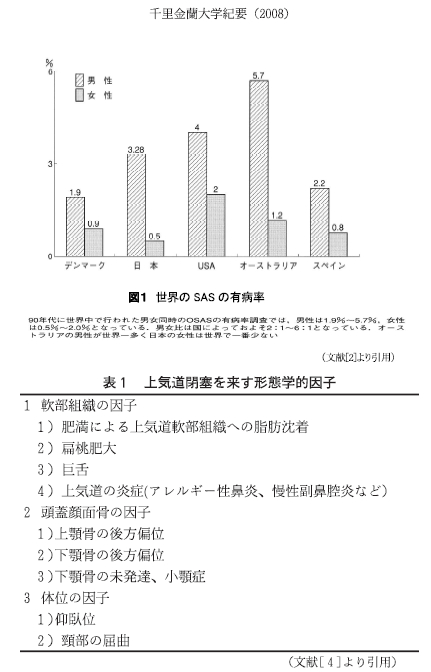
OSAS の定義は「日中過眠(excessive daytime sleepiness; EDS)もしくは閉塞性無呼吸に起因するさまざまな症候のいくつかを伴い、かつ無呼吸・低呼吸指数(apnea hypopnea index; AHI)が5/hr以上」と、米国睡眠医学会(American Academy of Sleep Medicine: AASMOで提唱する基準(31をわが国においても採用[4]している。したがって、本稿では SAS と表記するものは OSAS と同意語として用いることとする。上気道閉塞を来す形態学的因子を表1に示す。
Ⅲ. SAS の疫学
疫学調査によると、30~60歳の SAS 罹患率は高く、特に男性では顕著であり睡眠時間に10秒以上持続する無呼吸・低呼吸の発現頻度は、AHI>5/hrの割合が男性の24%、女性の9%、さらに AHI >15/hrの割合は男性で9.1%、女性で4.0%であった。また、EDS の徴候も高率であった[5]という報告からみても潜在的な罹患者は多いと思われる。さらに、高齢者の場合には、SDB の罹患率が高いことはよく知られている[6]。しかしながら、高齢者の診断基準は多様な診断基準が提唱されており、また、症状も多様であることから、治療の優先順位や必要性についてもその是非が問われている。[7]また治療を行なう際にも、義歯、下顎の不安定さ、喫煙、飲酒、向精神薬の内服等の問題点から成人の SAS とは異なり、生活習慣の見直しが優先されると考えられている[2]。
EDS は QOLを損ねる[8][9]ばかりでなく、生活を送る上で問題点もある。男性を対象にした10年間の前向き研究ではいびきをかく人や、重度の日中傾眠を伴う人には産業事故のリスクが高い結果が出た [10] という報告や、SAS の重症度と交通事故発生率には関連性がある[11]など社会的な問題にもなり得ることになる。しかし、CPAP(経鼻的持続気道性陽圧療法:nasal continuous positive airway pressure therapy)や外科的治療を行なわずにいた場合、51.6±12.0歳(平均値±標準偏差)の385人の男性での研究では AI> 20/hrの者(n=104) は AI≦20/hrの者 (n=142)に比べ明らかかに生存率は低く8年後では平均63%であった [12] という報告がある(図2)。
したがってSASは単に睡眠中の呼吸の停止や低呼吸の症状を呈する疾患であるだけでなく、死亡の原因にもなりうる疾病であるといえる。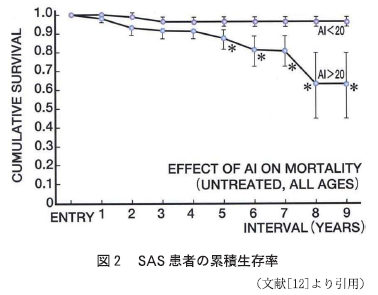
–
IV. OSAS の症状
いびきは SAS の象徴的症状であり、習慣的ないびきは粥川らの報告[13]によると、7箇所の一般住民を対象とした調査では、「毎晩いびきをかく」と答えた人は、男性の21%、女性の6.1%であった。SAS 患者の臨床的症状の最初は大きないびきをかくことである[1]という報告もある。 いびきは形態学因子と機能的因子が複雑に関与して発生する現象で、ヒトが進化の過程で起立二足歩行を始めた後に増加かつ増悪した病態で、ヒト以外の哺乳類ではきわめて稀である[14]。
いびきは SAS を疑う要因のひとつであるが、いびきは家族間で遺伝することが知られている。双子のいびきについての研究では、492ペアの一卵性双生児と、284ペアの二卵性双生児において調査したところ、習慣的ないびきは一卵性双生児では全体の20%で、二卵性双生児では全体の25%で認められ、ペアの一致する割合は一卵性双生児 で67%、二卵性双生児で50%であった[15] という。
いびきをかくものがすべて SAS ということではなく SAS を伴わない単純性のいびきもあるが、SAS の罹患者 のいびきの場合は特徴的な周波数特性を示す [16] という報告もある。習慣性のいびきの病態の特徴について表2に示す。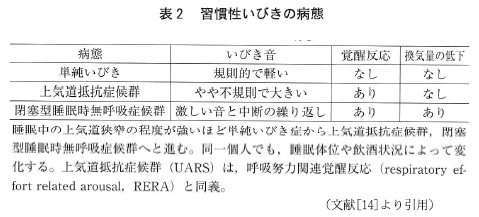
日中傾眠も SAS の代表的な症状である。夜間の無呼吸や、低呼吸の繰り返しによって十分な睡眠がとれず、その結果覚醒が生じ睡眠不足に陥り昼間眠気が強くなり居眠りをしてしまうことになる。実際の SAS のスクリーニングにおいては、習慣性のいびき、家人から確認された夜間無呼吸の存在、明らかな日中傾眠が三つ揃った場合に 本症候群を疑う [17]。SAS患者の多くは、体を動かしているとあまり眠気を感じないが、会議やデスクワーク中、 運転中などに眠くなり、堪えきれない場合には居眠りを生じてしまい、軽症群では午睡ゾーンを中心に起こるが、 重症化すると日内変動はなくなり、日中眠くてたまらないと訴えるようになる[6]。AHI が5以上の女性の23%、男性の16%がなんらかの眠気を週に二日以上経験しているという[5]。
その他の症状としては、起床時ののどの渇きや頭痛、眠りが浅く寝返りをよく打つ、インポテンツ(ED)、熟眠感の欠如、性格の変化・抑うつ状態、夜間頻尿などであるといわれている。
Ⅴ. SAS の診断
1. 日中傾眠
日中傾眠(EDS)はアメリカ睡眠学会では AHI と同程度の重要な意義を持つとされている[3]。EDS を主観的評価方法によってその度合いを測定し、その結果 EDS の傾向が強いと SAS が疑われるという診断方法がある。 評価方法のスタンダードスケールとして ESS (Epworth Sleepiness Scale) [18] (表3)がある。
ESS は、日常生活 の中でのさまざまな状況下において眠気を感じるかどうかを問うものでその内容は、①座って読書しているとき、②テレビを見るとき、③座って公的な場所でただ座っているとき(例えば劇場とか会議)、④1時間休憩なく車に 同乗しているとき、⑤用もなく午後横になって休んでいるとき、⑥誰かと座って話しているとき、⑦アルコールを 飲まずに昼食を食べた後静かに座っているとき、 ⑧車に乗っていて交通事情で2・3分止まっているときで、これら8個の質問に、居眠りしたことがない=0点、時に居眠りすることがある = 1点、しばしば居眠りすることがある= 2点、だいたい居眠りする=3点の4件法で答えるもので、0点から24点までの範囲が結果として出ることになり日中傾眠が強いほどその値が高くなるとされ、日常診療で多く用いられている。ESS 値としては、豪州人を対象と した結果では、健常者では5.9±2.2(平均値±標準偏差)、OSAS 全体では11.7±4.6であるが、重症度別では軽症の ESS は9.5±3.3、中等症は11.5±4.2、重症では16.0±4.4と報告が[18]されている。また、SAS 患者では交通事故発生と ESS スコアーに関連性があった[9][19] という報告もある。主観的な評価方法としての ESS はスクリーニング として用いるには簡易でよい指標となるが、ESS 値が高いことだけで SAS と診断することは不可能である。欧米に比べ居眠りに対して寛大な我が国においては客観的に SAS を診断することは必要である。わが国における先行研究において AHI と ESS とは関連性がなかったという報告[20] もある。
2.終夜睡眠ポリグラフ(polysomnography; PSG)
主観的評価としての ESS は、日中傾眠の評価にはよく用いられる。しかしながら SAS の診断には日中傾眠だけでは不十分であり、逆に日中傾眠が強くても SAS でない場合、また自覚症状がなくても SAS である場合もある。
SAS の判定を比較的容易に測定するために、簡易ポリグラフィーやパルスオキシメーターを用いる方法もある。 簡易ポリグラフィーは、自宅に持ち帰って測定が可能であり睡眠呼吸障害の傾向を示すものとしての利用価値は高いが、問題点は、脳波の測定が行なわれないため、日中傾眠が強い儀陽性の場合や上気道抵抗症候群などの睡眠の質が問われるような症例の診断には十分注意が必要となる[21]。また、パルスオキシメーターは酸素飽和度の測定に用い携帯が可能なほどの小型化したものであるが、軽症・中等度の SAS の診断には限界がある[20]。
SAS 診断のゴールドスタンダードは終夜睡眠ポリグラフ(polysomnography; PSG)による検査である[2]。 PSG は医療施設にて一泊の検査入院を必要とし、睡眠状態の全般について検査を行なうものである。測定項目は、気道の狭窄の程度、睡眠中の呼吸状態、睡眠段階、脳波(睡眠の型と深さ、覚醒反応の把握)、眼球運動(REM 睡眠の有無)、願筋筋電図(REM 睡眠の有無)、心電図(不整脈や心拍数の変化)、動脈血酸素飽和度(SpO2) (低酸素状態の把握)、エアフロー(口・鼻の気流の検知)、胸部の動き(換気運動の検知)、腹部の動き(換気運動 の検知)、いびき音、体位(仰臥位で無呼吸の発生頻度が高くなる傾向がある)、下肢筋電図(レストレスレッグ症 候群、周期性四肢運動障害の有無) [23] で、睡眠の深さ、睡眠の分断化や覚醒反応の有無、睡眠構築、睡眠効果 などを呼吸状態の詳細と合わせて、定量的に算出できる検査であり、これにより SAS の有無や重症度が判定でき、 AHI の値が診断基準となる。SAS と診断されるのは AHI が5/hr未満で正常とされ、15/hr未満は軽症、30/hr未満は中等症、30/hrを上回ると重症となる。
VI. SAS の治療
SAS の治療は生活習慣の改善に対する指導、内科的治療、外科的治療、歯科的装具による治療に大別できる。 SAS は生活習慣の改善により症状が改善される可能性がある。具体的には、肥満の是正、飲酒の制限、禁煙、 精神安定剤服用の制限、睡眠中の体位の工夫などになる。実際 SAS 患者は肥満を伴っている場合が多く、減量することにより AHI 値の減少が期待できる。日本肥満学会による肥満の分類 2 を表4に示す。これによると、高血圧、脂質異常症、糖尿病などのメタボリックシンドロームの判定基準に関わる疾患は内臓脂肪の増加による脂質の質的な異常による疾患と位置付けされているのに対して、SAS は脂質の量的な異状による疾患とされている。したがって、SAS の減量は脂質の質的な異状による疾患に比べより多くの減量が必要となると考えられる。飲酒は 呼吸を抑制し上気道の筋力を低下させることにつながり、喫煙は血中の酸化濃度を低下させ、咽頭頭部の炎症の原因にもなり [25]、SAS のリスクファクターとして喫煙や飲酒に関連性があったという報告もある[26]。また、精神安定剤の中には上気道の筋力を弱める作用があるものがありそれぞれ SASを悪化させる要因となる[2]。また、睡眠中仰臥位だと重力が下向きに加わり舌根の沈下を招くことになり、気道の閉塞につながる。できるだけ側臥位を保てるよう背中にボールを貼る、枕を変えるなどの工夫が必要である。また、肥満を伴う SAS患者では立位姿勢で の睡眠が有効である[28] との報告もあるが誰もが可能な姿勢ではなく、側臥位の維持を検討すべきである。
内科的治療としては軽症の SAS には薬物療法の選択肢もあるが、現在その効果には限界があるといわれている[29]。
治療の第一選択肢は経鼻的持続気道陽圧療法(CPAP)である。CPAP は就寝時にマスクを装着し、気道内に陽圧をかけ気道の閉塞を防ぐことにより、無呼吸を取り除く療法である [23]。CPAP の効果は絶大で、中等度はもちろん重症の SAS も CPAP療法により AHI 値は激減する。しかし CPAP は長年継続することが必要である[30]。
わが国の医療では AHI が20/hr以上で CPAP の保険が適用されるが、効果は大きいものの対症療法であるため SAS そのものを治療するものでなく使用を中止すると即座に元の状態に戻ることになる。したがって、長期継続 が必須となり CPAP療法に対しての問題がないわけではない。
外科的治療は小児には積極的に行なわれる扁桃肥大やアデノイドの摘出手術と、口蓋垂、扁桃を切除し、軟口蓋、 口蓋弓を含む中咽頭部の過剰粘膜を切除・短縮融合することで上気道を拡大させる口蓋軟口蓋咽頭形成術 (uvulopalatopharyngoplasty; UPPP)などがある。UPPP は術後の咽頭痛や、飲料の鼻への逆流が起こる場合 があることや、一旦 SAS の改善が見られてもいずれまた気道の閉塞が徐々に進み元の病状になることもある[31]。
歯科的装具による治療は CPAP が受け入れられない患者などに用いられて、患者ごとにマウスピースを作成し 下顎を少し前方に引き出すことで咽頭に空間を作り閉塞を少なくするものである。これも患者によれば違和感を訴える者もいることと効果は CPAPよりも劣る。また、舌を固定する装置を用いることにより効果があったという報告もあるが、わが国ではあまり用いられていない。
Ⅶ, 睡眠時無呼吸症候群と生活習慣病
先行研究において生活習慣病患者には SAS の合併率が高く、SAS は生活習慣病と捉えることが大切である[33]。 SAS の重症度と心血管疾患の発症とは明らかに関連性がある[34]。SAS の治療は冠状動脈疾患を持つ患者にとって更なる心血管障害を減少させることになる [3]などの報告や、米国高血圧合同委員会7次報告書[36] では、高血圧が OSAS の合併症としてではなく、原因疾患として取り上げられるようになったという報告もある。SAS における インスリン抵抗性の増悪が、肥満と独立して無呼吸に関連するものである[37]。SDB の度合いは耐糖能や、インスリン抵抗性に関連性があり、年齢、性別、喫煙の有無、BMI, 睡眠中の自己評価とは独立している [38]。SAS の症状の特徴とも言えるいびきは2型糖尿病とインスリン感受性に関連性が強く、習慣的ないびきは耐糖能正常者や耐糖能異常者に比べ2型糖尿病患者に多い [39]、また運動や禁煙、減量などの生活習慣の改善は習慣的にいびきをかく者にとっては2型糖尿病のリスクを軽減することになる[40]。AHI が高いほど生活習慣病の合併率は高く、SAS と生活習慣病の関係は深い [41] など、SAS と生活習慣病との関連性については多くの研究報告がされている。
実質的な治療としては特に中等度以上については CPAP が第一選択肢となる。AHI 値の改善は顕著であり、SAS 患者には生活習慣病を合併しているものが多いが脂質代謝障害としての脂肪肝や AST(GOT) 高値といった肝機能障害を示すものの、CPAP治療によってこれらの改善を認める[11]。心血管疾患を防ぐ効果がある [43]。CPAP装着時間別の死亡率は1時間以内/日と1時間以上/日では有意な差があった[44] との CPAP療法の効果と考えられる報 告もされている。
Ⅷ, 睡眠時無呼吸症候群と肥満について
現在我が国においてメタボリックシンドロームが強く疑われる者、または予備群と考えられる者が成人男性では 40%以上になっている。また BMI(Body Mass Index)が25kg/m2以上の肥満者も男性では増加している。「健康 日本21」の目標値(2010年)は20歳代女性のやせの者が15%以下、20~60歳代男性の肥満者が15%以下、40~60 歳代女性の肥満者が20%以下とされているが達成は難しい状況である。
肥満に関する WHO の基準によれば、BMI≧25kg/㎡を過体重(over weight)、BMI≧30kg/㎡を肥満と定義 している。わが国では、日本肥満学会において BMI≧25kg/㎡を肥満と定義している。その背景として、日本では BMI≧30kg/㎡ の肥満が3%以下である[24]のに対して、高血圧や糖尿病といった生活習慣病の発症頻度は欧米と変わらないこと、軽度肥満であっても肥満に基づくさまざまな疾患を発現し易い[24] ことにある。SAS は肥満との関連性が高いと考えられ、わが国においても高度肥満者の内臓脂肪が220㎠以上では SAS は100%であった[45] という報告もある。SAS と肥満に関する研究は多く、体重の変動があまりなかった群に比べ10%の体重の増加は AHI が32%増加し、逆に体重が10%減少した群は AHI が26%減少した[46]。睡眠障害に気付く前と現体重との差を見た報告[47] では体重増加度は SAS になる重要なリスクファクターであり、内臓脂肪量にも関連性があるとしている。肥満、特に腹部肥満は SAS に対し重症度とは別に無呼吸時の低酸素血症を増強させる [48][49]。男性に比べ女性 の SAS 発現率は低いと思われるが、女性においても肥満は睡眠中のいびきを伴い、実際の睡眠時間を短くし睡眠 効果を減少させ、日中傾眠を伴うという調査結果[50]がある。さらに27/hrの AI (Apnea Index)が食事療法による17kgの減量で AI が 3/hrに改善した[51]。食事療法のみと運動療法併用群との減量効果については14週で7~9kg の減量で運動療法の有無に関わらず、パルスオキシメーターを用いた ODI(oxygen desaturation index)動脈血酸 素飽和度低下指数は有意に改善した[58]。減量は中等度の SAS に有効であり、重症度でも CPAP の圧を下げることは可能である[53]。平均7kgの減量で、活力年齢が6~8歳若返り、睡眠呼吸障害スクリーニングも改善された [54]。 VLCD (very low calorie diet)による8%の減量は ODI を30%改善した[55]。減量後長期コントロールできている者、リバウンドしても再発しないものまたは再発するものと様々であるが BMI が31.5kg/㎡ から25.9kg/㎡への減 量で AHI は大幅に改善された [56]。胃バイパス術を施した15例の超肥満患者は44.5±19.4kgの減量で、CPAP圧 が18%減少でき、目標体重に到達した4例では22%の減少であった。夜間のいびき、日中傾眠、偏頭痛、運転中 の一過性の意識消失等の自覚症状を伴った OSAS患者が13kgの減量で、職場復帰し体調も改善した [58] など、SAS と減量の効果を報告するものが多い。その反面、減量による SAS の改善につながらなかったという報告もある。超低カロリーの食事療法で45kgの減量によりインスリンの過剰反応等は改善したが、SAS は改善しなかった[59]。
VLCD を用いた食事療法による減量は、OSA の改善がみられたが、47kgの減量ができた症例でも SAS は改善されないケースもあった [60] などかなりの減量成果が得られた症例において必ずしも SAS の改善に結びつくとは限らない場合もあるようである。
生活習慣を見直すことは SAS 治療において重要であるが、特に肥満患者は減量することが必要になる。すなわちエネルギー摂取量を抑える食事療法とエネルギー消費量を増加するための運動療法が中心となる。
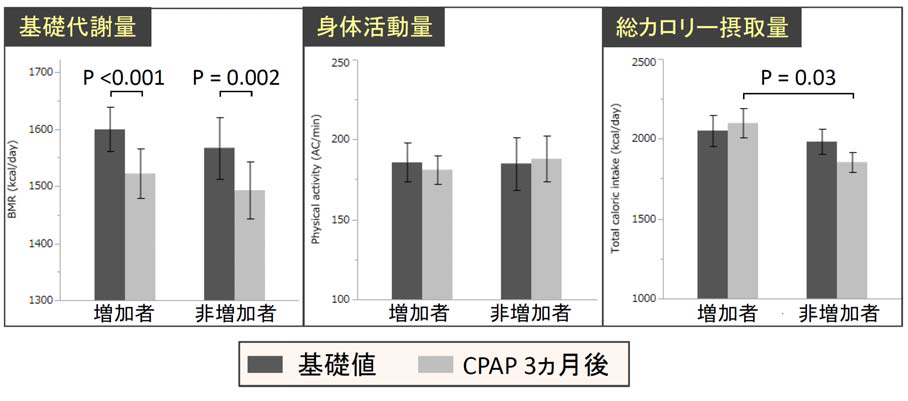
運動療法の実施には注意が必要で高度肥満の場合にはひざ関節痛等を伴う場合がありそれ以後の運動療法の継続が不可能になる場合があるため、ある程度食事療法で体重減少を行なってから運動を開始するなどが必要であるが、減量のための食事療法と運動療法は食事療法単独では体重減少に伴った基礎代謝量の低下がみられたが、運動療法併用群では基礎代謝量の上昇、または低下の抑制がみられ、治療後のリバウンドを軽減する効果がある[6] ので、 食事と運動を上手く取り入れる必要がある。また、目標意識をもたせ自らが取り組むこと。ある程度の減量が達成できたとしてもそれを維持することやリバウンドを生じることがないようにすることが重要である。減量効果は患者の食行動を患者自身が正しく把握することが重要で、自己評価を取り入れることは減量効果に影響を及ぼす [62]。 食事療法を開始する前の意識調査では減量の必要性や肥満が体質に起因しないことなどの食行動の自己効力意識の高いものに体重減少が顕著であった [63]。食行動の変化と減量が可能な対象者は、健康への関心度が高く減量への 準備が整ったものであった [64]。
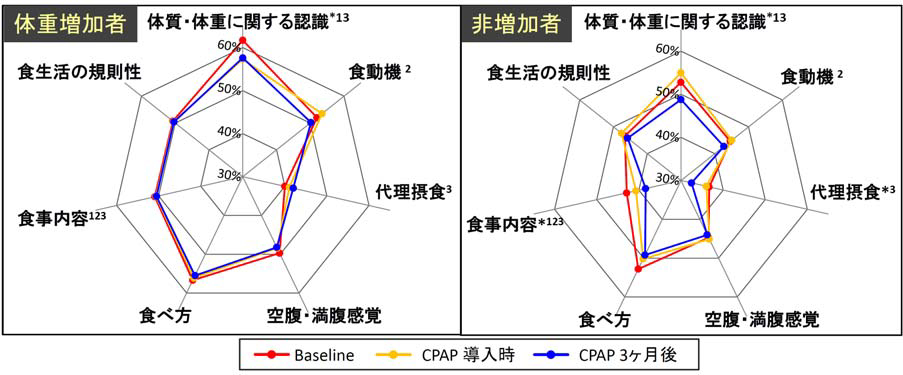
SAS は脂質の量的な異常に起因する疾患として位置づけされており内臓脂肪の蓄積も多いと考えられる。内臓脂肪蓄積の食習慣は「早食い、脂っこいものを好む、欠食する、摂取食品数が少ない」などの要因が考えられる [65]という「食事内容」についての原因と、食生活におけるある特有な食意識が働き、SAS 患者は肥満のメカニズム については十分な理解があったが、食行動パターンには多くの問題点を抱いていた [66)。CPAP 療養中の患者に対しての実態調査で食事療法と運動療法は継続されていない (67)。食行動意識が低いと健康度も低下する [8]。など複数の要因が引き金になっていることが推察される。
肥満治療についてはこれまでさまざまな研究がされてきたが、一時的に体重が減少してもその後リバウンドを生じることも多い。肥満はエネルギー代謝における摂取系と消費系の不均衡が契機になり発現してくる [69]、そのためいかに対象者にそのことを理解させるかが大切である。肥満症の治療には説明や説得といった治療手段は役に立 たない [70] ことも事実で、医療従事者の肥満者へのアプローチ法が大切となる。
Ⅸ, 睡眠時無呼吸症候群と日本人について
SAS と肥満の関連性は高いと考えるが、わが国と欧米諸国では肥満の基準値が異なる[24]。しかしながら日本人 の SAS 患者数の割合は欧米諸国に比べ少ないわけではない[2]。その理由のひとつとして肥満でなくても SAS で あるという割合がわが国においては高いことが上げられる。わが国の10施設における AHI≦20/hrの SAS に対して肥満度に関するアンケートを行なったところ、4,814例中1,426例(30%)が BMI<25kg/㎡で肥満はなかった [71] という調査結果が報告されている。
その原因としては日本人の場合メタボリックシンドロームの危険因子が変動する BMI 閾値は男性が BMI22kg/㎡で、女性は BMI21kg/㎡と正常体重域に存在する[72] という報告もあり、比較的軽度の肥満であっても日本人は生活習慣病の疾患が発症し易い可能性がある[24] こと。また、入社後7年間で体重が増加する男性が多く9割、10kg 以上の増加を示す割合が3割程度あった [73] という報告からも推察されるように若年時に比べ就業年齢層においての体重増加が見られ今日のメタボリックシンドロームの可能性が強く疑われる者、または予備群と考えられる者も特に男性では増加傾向を示す結果にも結びつくことになっている[74]。SAS に関しても肥満傾向にある現状から考えるとメタボリックシンドローム同様発症の要因が増していることになると考えられる。現代社会においての肥満はそれが 食習慣だけでなく、生活習慣の乱れの影響がある[7] こと、すなわち喫煙習慣は他の生活習慣も不健康な方向へと導き、 特に男性では体重増加の一因となる[76]。睡眠の質が低いと評価している人ほど喫煙本数が多い。家族関係も肥満には関連性があり、家族関係が良い場合男性では腹囲が増加の傾向を示し、女性では抑制するとの報告[78] もある。生活スタイルの多様化や単身世帯の増加など生活環境の変化がいくつもの要因となって睡眠障害や肥満を引き起こしていると考えられる。しかし、前述したようにわが国の肥満の割合は増加傾向にはあるが欧米の肥満率にまでは達していないにもかかわらず SAS の罹患率は低くない。その原因のひとつとして考えられるのが顎顔面形態 の差が咽頭腔の狭小化に大きく関与していて頭蓋骨の形状特性に由来するものが考えられる。日本人をはじめとしてアジア人は頭蓋骨の骨格がモンゴロイド系に属しそのことが原因で SAS が発症している場合がある(72)。したがって、肥満を伴ってなくても SAS である可能性がある。具体的には頭蓋骨の側面をレントゲン撮影にて画像化したものをいくつかの基準点から得られた直線の交点の角度により判定する。頭部X線規格写真法(Cepharometric radiography,以下セファロメトリー)を用いて行なわれる。代表的なものとしては、小顎症を評価する SNB、小顎症を伴わないものも評価できる顔面軸角(facial axis; Fx)などがある。SNB は Sella-Nasion-Basion 点で形成される角度で、その値が小さいほど小顎症であることを示し SAS 患者では下顎骨の後位と SNB 角度が小さいことが特徴である[79]、日本人を含めてアジア人にはモンゴロイド系の頭蓋骨形態を示す割合が高く、SAS ではSNB77°以下と健常者に比べ角度が小さいなどの報告[80] や、非肥満の SAS では小下顎症傾向にあり[81]、SNB や SNA (Sella-Nasion-A point)が重傷度に関係している[82]。すなわち、日本人の場合、頭蓋骨形態により非肥満者においても SAS である可能性を示唆するものであるが、実際には重症度とセファロメトリーでは有意な差がなかったという報告(83) もある。Fx は Basion-Nasion を結んだ線と、Pterygoid point-Gnathion を結んだ線で形成される角度で角度が大きいと Short face 小さいと Long face であることを示す。健常人の Fx の平均値は、白人が約90°であるのに対して、日本人では約86°と小さく日本人は白人よりも Long face である(84) ことが知られて いる。日本人の SAS に特異な頭蓋骨形態の特定には SAS 群と非 SAS 群において Fx は SAS群で有意に値が低 かった[85]。日本人を対象に65歳未満、男性であること、患者群、対象群の BMI に有意な差がないという条件での Fxで対象群は85.7±3.8°であるのに対して、患者群は83.0±4.5°で、患者群で有意に小さかった(p=0.002) [86]。白 人に比べ日本人が肥満の割合は少ないにもかかわらず SAS の有病率が白人と変わらない理由のひとつにこのことが要因にあり、非肥満者の割合が多いことに起因していると考えられる。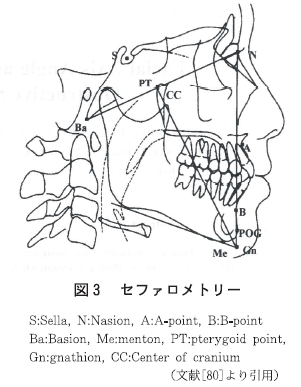
X. 最後に
SAS は単に睡眠中に呼吸が止まりそのため昼間の眠気が出るといった単純な疾患ではなく、循環器疾患 [36] や生活習慣病[41] との関連性も高く、さらには治療を必要とする状態を未治療のままにすると死に至る事もありえる重大な問題を抱える疾患[12] である。
CPAP療法は効果が大きく現在のところ治療の第一選択になっているが、中止すると即座に元に戻ってしまい 継続するしかないという点がある。それ以外にも睡眠中常に装着しているための違和感や無意識に装置をはずして しまうなどの患者側からすると満足することばかりでもない。あくまで対症療法であることが CPAP の限界といえる。
肥満者の場合減量による効果が期待できるが、その際には我が国における SAS 患者の特性としてFx 等を指標 としたセファロメトリーの測定を用い Short face の対象者に対して weight control を促すことが必要と考える。
引用文献



ストレス減で活力ある未来に貢献する、株式会社RUDDER。
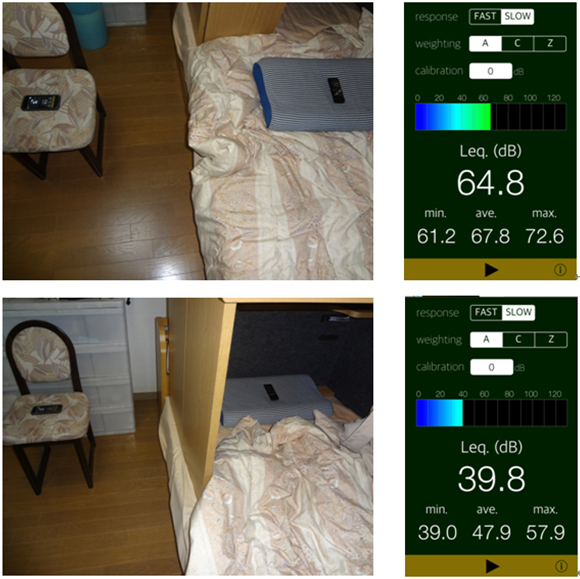
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック(BASE)

代金引換現金でのご購入は黄色ボタンをクリック