先日もお伝えしましたが、10月14日テレビ東京系列になると思います。「池の水全部抜く大作戦」で、わが町大宮の武蔵一宮氷川神社「神池」の掻い堀りが放送されます。
龍がいると言われる神池。いったい何が出てくるのでしょう。
胃食道逆流症と睡眠時無呼吸との関係を調査した論文がありましたので、ご紹介いたします。
結果的には、睡眠時無呼吸患者で逆流性食道炎を併発している患者と、睡眠時無呼吸はあるが、逆流性食道炎を併発していない患者に食道陰圧による胃食道逆流症の差異が見られず、睡眠時無呼吸患者と、健常者(睡眠時無呼吸ではない)との差異は、一過性下部食道括約筋弛緩=胃の中に物があれば胃食道逆流を起こす要因であったという事でした。
要するに何かの原因で胃の噴門にゆるみがみられることで、胃食道逆流症をおこすことが、睡眠時無呼吸の原因となり、食道の陰圧が原因ではなかったことになります。また、睡眠時無呼吸患者が逆流性食道炎にかかりやすいのではなく、逆流性食道炎にかかる要因となる胃の噴門のゆるみが睡眠時無呼吸を引き起こしていることが分かったという結果と思われます。
食道運動からみた睡眠と胃食道逆流症との関連について
https://www.jstage.jst.go.jp/article/kmj/66/1/66_75/_pdf
栗林志行
1 群馬県前橋市昭和町3-39-15 群馬大学医学部附属病院消化器内科
文献情報
投稿履歴:
受付平成27年11月26日
採択平成27年12月10日
論文別刷請求先:
栗林志行
〒371-8511 群馬県前橋市昭和町3-39-15
群馬大学医学部附属病院消化器内科
電話:027-220-8137
E-mail:shikokuri@yahoo.co.jp
はじめに
閉塞性睡眠時無呼吸(OSA) 症候群では胃食道逆流症(GERD) の合併が多いことが報告されている。 この原因として, OSA イベントの際には食道内圧が低下するため、 この陰圧により胃内容物が食道内に引き上げられることが推測されてきた。 しかし、 生理学的検討で食道胃接合部(EGJ) には高圧帯があり、 胃食道逆流(GER) を防止していることが明らかになっており、 食道内が陰圧になってもEGJの逆流防止機能が保たれていればGER は生じないはずである。 今回、 OSA 時のEGJ圧変化とOSA 患者において夜間に発生するGER の発生機序について検討を行った。
方法
8人の逆流性食道炎(RE) を合併したOSA 患者と9 人の逆流性食道炎を合併していないOSA 患者及び8人の健常人に対して、食道内圧検査と食道内pH モニタリング、睡眠ポリソムノグラム(PSG) を同時に行い、 OSA イベントの際のEGJの圧変化とGER 発生の有無及びOSA 患者におけるGER の発生機序を調べた。
結果
OSA イベントの際には従来報告されているように、 呼吸努力に伴い食道内圧が低下することが確認された。 EGJについては、 この食道内圧の低下に対応して逆に圧が上昇することが明らかになった(図1)。また、 OSA 患者で睡眠中に生じるGER の主要なメカニズムは健常人と同様に一過性下部食道括約部弛緩(TLESR)であった。なお、RE の有無に関係なく、 OSA 患者では睡眠中のTLESR が健常人に比べて有意に多く発生していた(p<0.05)。 しかし、 睡眠中のGER の頻度はRE を合併したOSA 患者は、 RE を合併していないOSA 患者や健常人に比べて有意に多かったものの(p<0.05、RE を合併していないOSA 患者と健常人では差が見られなかった。 OSA 患者でRE 合併の原因について検討すると、 RE を合併している患者では、 合併していない患者に比べてbody mass indexが高く、 睡眠深度が浅い傾向が見られた。
考察
ほとんどのOSA イベントではGER は認められず、 今回認められたOSA イベント時のEGJ圧上昇により、 GER発生を防御していると考えられた。 OSA とGERD の併存が多いことの原因としては、 肥満などリスクファクターを共有していることが要因と考えられる。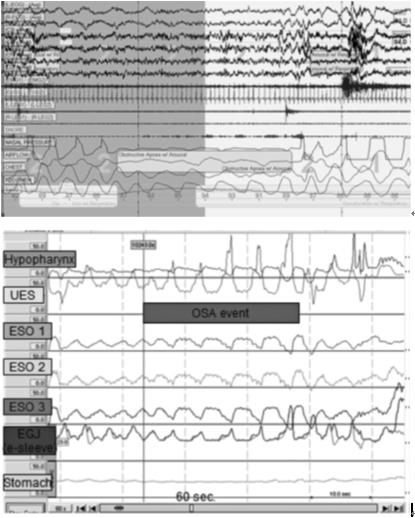
図1 閉塞性睡眠時無呼吸イベント時の食道内圧変化
A:睡眠ポリソムノグラムで検出された閉塞性睡眠時無呼吸イベントである. 上から, 2チャンネルが眼球運動, 眼球運動の下の4チャンネルが脳波, 脳波の下のチャンネルが頤の筋電図, 頤筋電図の下のチャンネルが心電図,心電図の下の2チャンネルが下肢の筋電図,下肢の筋電図の下のチャンネルがいびき検出マイク,いびき検出マイクの下のチャンネルが呼吸による圧,その下の3チャンネルが呼吸・胸部・腹部の運動計,一番下のチャンネルが酸素飽和度を示している. 脳波ではこの図で示されている期間はstage 2またはstage 1の睡眠状態である.
図の中心付近で胸腹部の運動が続いているにも関わらず,呼吸による圧変化が著しく減少しており,閉塞性睡眠時無呼吸が生じている. なお, 無呼吸の終了時に脳波上の一時的な覚醒が生じている.
B:A で示された時間の食道内圧である. 上記で示された閉塞性睡眠時無呼吸イベントの発生時間が青い四角で表示されている. 上から, 咽頭内圧,上部食道括約部圧,上部食道圧, 中部食道圧, 下部食道圧, 食道胃接合部圧, 胃内圧を示している. 閉塞性睡眠時無呼吸イベント時には吸気に伴う食道陰圧低下が徐々に大きくなっているが,それに一致して食道胃接合部圧は上昇している.
謝辞
平成27年度北関東医学会奨励賞を頂くにあたり, ご指導を賜りました群馬大学医学部附属病院光学診療部草野元康診療教授及び群馬大学大学院医学系研究科病態制御内科学山田正信教授をはじめ, 教室員の皆様に深く感謝を申し上げます.
引用文献
1. Kerr P, Shoenut JP, Millar T, et al. Nasal CPAP reducesgastroesophageal reflux in obstructive sleep apnea syndrome.Chest 1992; 101: 1539-1544.
2. Kuribayashi S, Massey BT, Hafeezullah M, et al. Upperesophageal sphincter and gastroesophageal junction pressurechanges act to prevent gastroesophageal and esophagopharyngealreflux during apneic episodes in patients withobstructive sleep apnea. Chest 2010; 137: 769-776.
3. Kuribayashi S,Kusano M,Kawamura O,et al. Mechanismof gastroesophageal reflux in patients with obstructive sleepapnea syndrome. Neurogastroenterol Motil 2010; 22: 611-e172.
ストレス減で活力ある未来に貢献する、株式会社RUDDER。
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック(BASE)

代金引換現金でのご購入は黄色ボタンをクリック








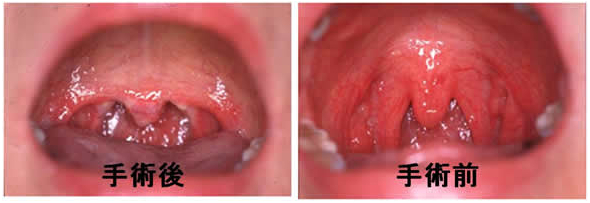 LAUP前後
LAUP前後





 本日紹介する論文は、海外のものですので、要約でご紹介します。睡眠の質と認知症の関係です。長期追跡調査により、認知症患者と認知正常者の差を見ています。
本日紹介する論文は、海外のものですので、要約でご紹介します。睡眠の質と認知症の関係です。長期追跡調査により、認知症患者と認知正常者の差を見ています。






 対症療法と原因療法
対症療法と原因療法