我が家の伊予柑。やっと黄色くなってきたので、どのくらい実がついているのかが分かってきました。ざっくり50個くらい収穫できそうです。楽しみ!
本日は「鬱病の認知行動療法の実際」という論文をご紹介させていただきます。当社の安眠家具については、不眠に対する認知行動療法に対する環境提供として推奨しています。うつ病と不眠症は別物ですが、どこかいとこ同士のような病気です。何かのヒントがあるかもしれないと思います。
うつ病の認知行動療法の実際
清水 馨*/鈴木伸一* *
抄録: うつ病は最もよくある精神医学的な状態であり,本邦においても,一生のうちに, 6.7%の人が患うといわれるほど, 珍しくない病気の1つである.また,近年では, うつ病性障害は自殺の原因・動機の 27.6%を占めており,就労者の自殺の約7割がうつ病だといわれていることからも,厚生労働省における自殺対策において,うつ病対策がその取り組みの中核となっている.本稿では,2010年4月の診療報酬の改定で,認知行動療法(CBT)がうつ病治療において保険点数化されたことに伴い, うつ病治療における CBT の近年の動向を示すとともに,実施にあたっての具体的な内容とその適応のポイントについて, 概観した。
Key words: うつ病,認知行動療法、再発予防, 復職支援
https://www.jstage.jst.go.jp/article/jjpm/51/12/51_KJ00007628986/_pdf/-char/ja
はじめに
うつ病は最もよくある精神医学的な状態である.ヨーロッパ6カ国における約 14,000人を調査した疫学データでは,過去半年間に何らかのうつを経験した人は 17%, うち 6.9%が大うつ病, 1.8%が軽症うつであるといわれ, これらの数字は,米国やカナダにおいてもほぼ同等の結果であることがわかっている.また,本邦においても, うつ病は一生のうちに, 6.7%の人が患うといわれており, うつ病性障害は自殺の原因・動機の27.6%を占めていることや, 就労者の自殺の約7割がうつ病だといわれていることからも,厚生労働省における自殺対策において, うつ病対策がその取り組みの中核となっている。
本稿では, うつ病治療における認知行動療法(Cognitive Behavior Therapy: CBT)の具体的な内容とその適応, さらに,治療効果や再発予防を目的とした CBT の効果について,近年の動向を踏まえて述べることとする。
近年のうつ病治療とその動向
1.うつ病治療と CBT
近年, 気分障害に関して国内外をはじめ数多くの治療ガイドラインが活用されるようになっており, 中でも, 英国の National Institute for Clinical Excelence (NICE)ガイドライン)における大うつ病性障害のガイドラインでは, うつ病の重症度により,段階的治療が推奨されており, CBT がうつ病治療における主要な精神療法 として位置づけられている.また,本邦においては, 2010年4月の診療報酬の改定で, CBT がうつ病治療において保険点数化された。
うつ病治療としての CBT の効果検討の実際としては, CBT と統合失調症,大うつ病性障害,双極性障害の治療効果,再発率の程度をそれぞれ比較検討した研究がある、その結果、統合失調症では,エフェクトサイズおよび治療効果ともに有意な結果は得られなかったが(-0.08 [95%CI: -0.23~0.08] p>0.05), 大うつ病性障害においては,エフェクトサイズは小さいながらも,有意な治療効果が認められ(-0.28 [95%CI: -0.45~-0.12]p<0.001),さらに,再発の低減に効果があることが指摘されている (オッズ比 = 0.53 [95%CI:0.40~0.71] p< 0.001).また,再発・再燃の低減効果に関しては, Vitteng] らの研究が参考になる. Vittengl らは,うつ病の急性期治療および持続期治療における CBT の再燃・再発効果について検討している.その結果,急性期治療において CBT の治療効果が現れた患者のうち,全体の約39%の患者が平均 74週目で再発する可能性が示されたが、再発の可能性は薬物療法単体治療よりも 低く,さらに,急性期後の持続期にて CBT を実施することによって,さらにうつ病の再発・再燃率を低下させる可能性があることが示されている.また,持続期に CBT を実施すること によって,薬物療法などの他の治療よりも,再発率は有意に低くなり,持続期の治療終了時では,他の治療法よりも,再発率が約12%減少し, フォローアップ期でも約 14%減少することが指摘されている.さらに, Ekers らによるメタ分析の結果では、行動療法の視点から, CBT との治療効果の検討を行っており,治療後の症状レベルにおいて,認知行動療法, 行動療法ともに,統制群および, その他の精神療法(例えば、ブリーフセラピー, 支持的心理療法)よりも治療効果が高い, ということが指摘されている (Table 1).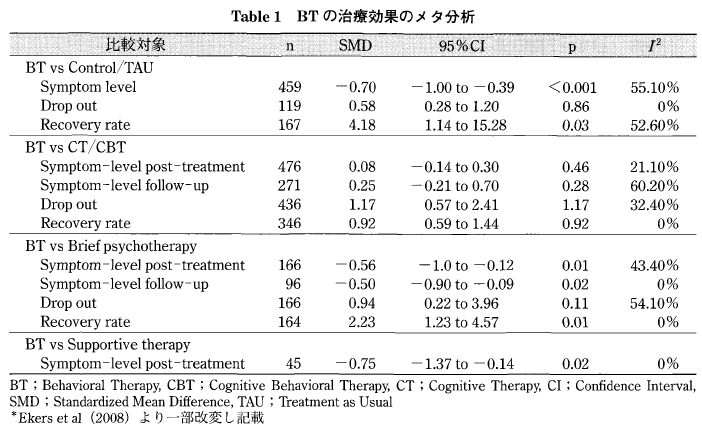
また,近年注目されている, インターネットベースの CBT においても, うつ病の治療効果が認められつつある.コンピュータやインターネットを介した CBT は,統制群よりも治療効果が高く,さらに専門家の関与があるほどその治療効果が高いことが,メタ分析によって明らかになっている. まだ知見は少ないものの, コンピュータやインターネットを介したうつ病の CBT 治療の有効性が期待されている。
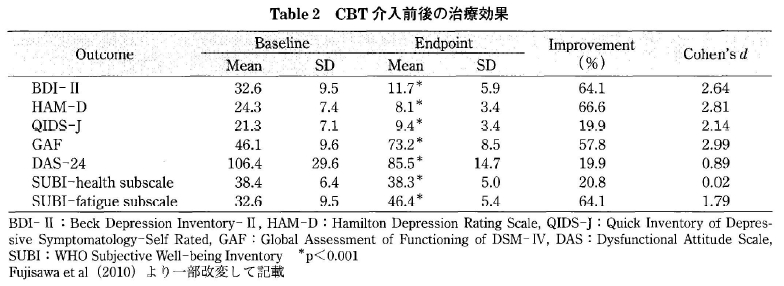
さらに, 本邦における CBT の効果に関しては,厚生労働省のマニュアルをもとに, 16 週間にわたる個人 CBT を実施し,その効果を検討している。その結果,参加者すべての治療後 の BDI-II 得点が有意に低下し, QIDS-Jだけでなく, HAM-D といった客観的指標においても, 得点が有意に低下したことが示されている(Table 2), 本邦においては,今後はより大規模な RCT 研究を行い,知見を積み重ねることが課題となっている。
うつ病の CBT の実際
本邦では,2010年4月の診療報酬の改定により, うつ病の CBT が保険点数化され, 治療者マニュアルおよび, 患者向け資料が作成された. 治療は,対面式の面接が中心で, 1回 30分以上の面接時間をもち,最低でも 16~20 回のセッション(6段階)を続けることで,より十分な効果が得られること,さらには,症状の改善を定着させ、再発を予防することが示されている.セッションは、目的に応じて, 6段階に分けられており(Table 3), 各セッションの始まりには,各回で取り上げる議題(アジェンダ) について,患者と話し合う時間を設けている.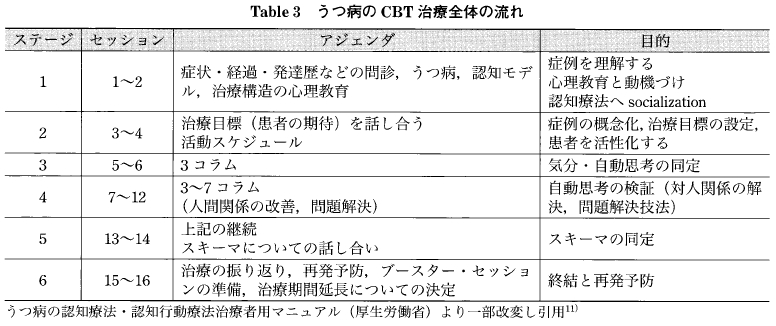
これにより,患者の治療目標や現段階の治療の見通しを確認することができ,何よりも患者と協力して双方的に治療を行う姿勢を示すことが可能となる。それでは,各ステージの目的に沿って CBT を構成する主要な構成要素についてポイントを整理していく。
1.治療関係の構築とうつ病および CBT の心理教育(ステージ1)
CBT にかかわらず、治療が始まる際には,患者とのラポール形成が重要となる.患者の困り感, 話したいこと, こちらで協力できそうなことを十分に聴取してから, CBT の枠組みや、うつ病の回復過程などていねいに説明することが重要である。
うつ病の心理教育,さらに, CBT の流れや仕組みについては,現在の患者の状況を聞きながら,自身の生活に支障が出てきている部分に対して,うつ病の影響が現われている可能性をていねいに説明する. うつ病患者は,しばしば。 否定的に考えてしまうという「マイナス思考」そのものが自己であるととらえている場合が多い、そのため,現在のつらい状況を引き起こしているのは,自分自身のせいではなく, うつ病の症状によって引き起こされているものであることを伝え, うつ病に特有な考え方や行動パターンを理解したうえで, その治療法として、CBT が効果的であることを伝えることが重要となる。
2.治療目標の明確化と活動記録表の活用(ステージ2)
CBT は,心理教育とセルフモニタリングを基盤とした自己学習型の精神療法であることから, セッションを通じて何に取り組むかといった目標の明確化が重要となる.一方, “目標” と言われると,「病気になる前の自分」と比較して, うつ病の症状そのものをすべて取り除きたい,といった目標や, 自分以外の周囲の者を変化させることで変わる目標を設定するケースもある。前述のように, CBT は,自己学習型の精神療法であることから,目標設定のポイントとしては,自分でコントロール可能な目標であること,さらには,具体的で現実的な目標であるかをきちんと話し合う必要がある.また,自分が主体で変わっていくことを実感してもらうために,身の回りの出来事や考え方,気分がそれぞれ双方向に関連していることを示し,実際にセルフモニタリングなどを用いて実感してもらうことも重要である.さらに,生活リズムの立て直しを目的に, 活動スケジュールの作成やセルフモニタリングが活用できる. うつ状態では, 興味関心の低下や無力感などによって活動が抑制されやすく,「症状ありき」の生活に陥りがちだが, 自分の調子に見合った行動を実際にすることで,回復のきっかけをつかむことが重要となる.そのために, 1日の大まかな活動計画を立て, その遂行を記録し,そのときの状況や気分をセルフモニタリングさせる.また, 調子が悪くてもできそうな課題から実施し,自発的な行動の遂行と達成感の経験を促進できるようなかかわりが重要である。
3.出来事・自動思考・気分・行動の把握(ステージ3)
ここからは,主にコラム表を用いて,出来事と自らの気分, 考え(自動思考)がどのように関連しているのかを検討していく、ここでの取り組みは,認知再構成法にも通じている.認知再構成法は, うつ病に特有の「マイナス思考」を「プラス思考」に転換していくという単純な技法ではなく, 思考の柔軟性と多様性を取り戻すための援助を行っていく技法である. 治療者がよく陥りやすい誤りとして,患者の否定的な考え方を指摘して,望ましい考え方を提案し, その考えを実行するように働きかけてしまうことがあるが、「マイナス思考」が悪いのではなく, その思考から離れられず、悪循環になっていることが問題だととらえる.また, マイナス思考から離れられず、悪循環に陥りやすい状況は,うつ病の特徴でもあることを再度伝え,そのうえで, どのように考えることが自分自身を楽にすることができそうかを一緒に検討していくことが大切である。
4.適応的思考の検討,問題解決療法(ステージ4・5)
ステージ3で実施したコラム表をもとに, 自動思考を裏づける客観的な根拠を見つけ出し, さらに,自分を楽にできるような適応的思考(反証)を検討する. 自動思考を裏づける根拠は、主観的な思い込みや解釈は避け、できるだけ観察可能な客観的事実を書き出すように求め,自動思考に認知の偏りが現れていないか気づかせるきっかけづくりができるようにする. 根拠が見つけにくい場合には,自動思考が浮かんだ状況について,今一度振り返ってみると気づきやすい、それでもなお,記述が難しい場合や, 自動思考に矛盾することがない場合には,問題解決療法の枠組みに則り,行動課題にシフトすることも有効である。
問題解決療法は,①問題の明確化,②解決方法の探索, ③解決方法の吟味(長所と短所の検討), ④実行, ⑤遂行結果の評価, といった5 つの段階からなっており,このプロセスに沿って,患者自身が感じているストレスに対応していくことで,問題解決を促進させていく治療法である.特に, うつ病の発症にかかわっていたと考えられる状況や苦手な場面などについては,状況や相手, 問題の内容などを明確にすること,さらに, 解決方法の吟味に関しては, これまで行ってきた対処などを振り返りながら, 改めて解決方法を吟味し,実施するまでのスモールステップをていねいに話し合いながら, トレーニングを行っていくことが重要である。
また,問題を解決するために, 行動を細分化し、実際に動いた結果の心身の変化を実感することによって,悪循環となっていた考え方に新たな気づきが得られる場合もあるため, コラム表がなかなか進まない場合に,内容をシフトすることも大切である。
5.終結と再発予防(ステージ6)
治療の終盤に向けて, これまで身につけたことや変化した点をまとめる作業を行う.また,再度、うつ病の回復過程を説明し,これからも一時的にうつ状態が逆戻りする可能性があるこ と, しかし,状態が悪化しすぎないスキルを今回の治療で身につけられたことを伝え, 治療終了後も,引き続き,身につけたスキルを使っていくことを推奨することが重要である.また,繰り返し述べるが, CBT は自己学習型の精神療法である.したがって,気分や状況が改善したのは,患者自身が考え方や行動を変化させた結果であることを繰り返し強調することで,今後同じような状況に陥りそうになったとしても, 大丈夫だと思えることが大切である.それらを「踏まえて,今後, うつ症状が悪化しそうになったときに、どう対処するのかをあらかじめ書き出したりして,再発予防に備えることが重要である。
その他の認知行動療法とその効果
次に,近年うつ病の改善や再発予防に向けて 効果があるとされている, 治療技法とその効果についても概観していく。
1.行動活性化療法
行動活性化療法は, 比較的古くからある, うつ病に対する行動的なアプローチである.行動, 活性化療法は, うつ病になることで正の強化を受ける機会が減少することから,正の強化を受ける機会を増やすように快活動を増やすことや, 正の強化を受けられるような社会的スキルを身につける包括的な治療プログラムが作成されている。
具体的には,面接などを通して,患者の生活している状況での行動を気分とともに, 活動記録表などを用いて記入し,機能分析をしながら,活動スケジュールを立て,行動を活性化する手続きをとる.これらのねらいとしては,「やる気がないと行動できない」といった,症状あり きの生活ではなく,外面的な行動上の変化によっても,内面的な気分や考えなどの変化が生じることに気づけることが重要であり,気分に依存せずに,自分の生活の中で価値を置いている行動を行えるようになることを目指している。
行動活性化における治療効果は, Jacobsonらの研究によって明らかにされており,認知療法の要因分析によって, 行動活性化,認知再構成, フルパッケージの認知療法の3群で比較したところ,3群間の効果は,治療直後、半年後のフォローアップともに差が認められず, さらに,2年後のフォローアップにおいては,認知療法が行動活性化よりも優れているという結果は得られなかった15). さらに, メタ分析の結果では,行動活性化は対照群と比較して,治療効果が高く, CBTやその他の心理療法と比較しても,その効果に遜色ないことが示されている
2.マインドフルネス認知療法
マインドフルネス認知療法(Mindfulnessbased Cognitive Therapy : MBCT)は,特にうつ病の再発予防に焦点を当てて開発された治療法である
MBCT は, うつ病の再発予防のスキルを学ぶことができるようにデザインされた, 集団ベースのスキルトレーニングプログラムである。
MBCT は,身体的感覚, うつ病の再発に関連する思考や感情への気づきを学ばせたり,それらの経験を関連づけさせることを目的としている. これは, うつ病の再発に悪い影響を与えたり, うつ症状を維持させてしまうような思考、感情, 行動(例えば,自己非難的思考回避) の自動的なモードの回復と関連していることが示されている理論的, 実証的ワークに基づいている.参加者は,意図的にモードを変えることによって,それらの“自動的な案内”モードを認識し,それらのモードから脱却し,健康的な方向へと反応することを学ぶ。それらのモードとは、否定的な思考、感情からの脱中心化, 自己憐憫のスタンスを用いることの難しさを受け入れること,体験に触れたり変えたりすることへの身体的な気づきを活用すること,である。
プログラムの後半では、患者は再発の早期警告サインに気づいたときに,反応するための方略を計画する“活動計画”を作成する。
治療効果としては, Teasdale らが通常治療群と MBCT 群とで再発・再燃率の低減につい て検討している.その結果, MBCT 群は,大うつ病を3回以上発症した経験のある患者の場合 (対象者の約77%), 通常治療群よりも有意に再燃率を低下させたことが示されている.また,研究期間の 60 週間で、 通常治療群の患者は 66%の再燃率を示したが, MBCT群の患者の再燃率は37%であり,その差は有意であった(p<0.05). これらの結果から, MBCT は,抑うつ的な思考パターンが活性化し、自動的な再燃プロセスを繰り返している再発患者にとって有効な治療法だと考えられている。
3.対人関係療法
対人関係の調整に特に焦点化した治療法の1 つに対人関係療法(Interpersonal Therapy: IPT)がある. IPT は, うつ病に対する短期精神療法として CBT とともにスタートし, エビデンス・ベイストの双壁として, CBT に似ているといわれることも多い. CBT が患者の非機能的な認知や行動に働きかけるのに対し, IPT は, 日常的に維持することが難しい対人関係や, 解決が困難になっている対人関係に焦点を当て, 感情と対人関係につながりがあることを理解し,気づくことが主な臨床課題となっている。
また,一般的に CBT が強い感情を伴う「熱い(hot)認知」に焦点を当てるのに対し, IPT は認知そのものには焦点を当てず, 感情や気持ちに直接焦点を当てている.また, IPT の焦点はあくまでも対人関係にあり,感情を指標にしながら,対人行動やコミュニケーションのパターンをみつけ, 4つの問題領域(悲哀, 対人関係上の役割をめぐる不和, 役割の変化, 対人関係の欠如)の枠組みを用いており,この点も特異的な戦略となっている. IPT は,よりうつ病が重度の場合に用いられ, 薬物療法との併用によって,再発リスクが低いことが示されている。
4.集団 CBT
うつ病治療に対して,高強度の心理社会的介入の1つとして, 集団 CBT (Cognitive Behavioral Group Therapy : CBGT)がある. Oei らは,うつ病性障害における CBGT の系統的レビューにおいて,その効果を示しており, 個人CBT と CBGT では,その治療効果に差はみられないことが明らかになっている.また,費用対効果のうえでも, CBGT がうつ病治療にとって最良の精神療法であることが示されている。また,本邦においても, CBGT の効果は検討されつつある. 例えば,田上らによって,2008年に開発された, クリニックにおける CBGT においては、5~6名程度の大うつ病性障害の患者を対象に,全10回の CBGT を実施し,その介入効果を検討したところ, BDI 得点の有意な低減。 さらに, 自動思考における「将来否定」,「自己非難」の得点が有意に低減し,「肯定的思考」 得点が有意に増加しており, CBGT 終了後の3 カ月後フォローアップ時にも,その効果は維持されていた、さらに, CBGT を用いた復職支援プログラムも近年活発に行われ,その効果が示されつつある. CBGT は,集団という点から患者間のモデリングや, 相互のフィードバックなど, プログラム内の参加者の相互作用が生まれやすい。つまり,職場復帰に向けて対人交流をもつという意味でも,休職者にとっては, 集団という治療形態が有効な方法であると考えられる.ただし,いずれにしても,対照群を設けた CBGT の治療効果の研究はまだ数少なく, CBGT の実践が十分になされていない状況であることも指摘されている. うつ病性障害対策の重要性と CBGT の効果を考えると,今後いっそうの発展が望まれる。
おわりに
CBT は,国際的には実証された治療法として推奨されているが,本邦では実施機関そのものが少なく,患者のニーズに応えられているとはいいがたい.また,治療パッケージとそのマニュアルが整備されつつあるが,治療パッケージがあれば、すぐに患者に適応できるというわけでもない。そのため, 患者の病態や特性に合わせて最適化していくために, 患者を注意深く観察することや, 描く技法のめざしている本質的なねらいを咀嚼し,実践していく必要があるだろう。
文献
1) Lepine JP, Gastpar M, Mendlesicz J, et al:Depression in the community : The first panEuropean study DEORES. Int Clin Psychopharmacul 12:19-29, 1997
2) Weissman MM, Bruce LM, Leaf PJ : Affective disorder. In : Robins LNm, Regier DA (eds): Psychiatric disorders in America: The Epidemiologic Cathment Area study. Free Press, New York, pp53-80, 1990
3) Parikh SV, Wasylenki D, Goering P, et al: Mood disorders : rural/urban differences in prevalence, health care utilization and disability in Ontario.) Affect Disord 38 : 57-65, 1996
4) 川上憲人:世界のうつ病, 日本のうつ病一疫学研究の現在、医学のあゆみ 219 : 925-929,2006
5) National Institute for Clinical Excelence (NICE)ガイドライン, 2009
6) Lynch D, Laws KR, Mckenna PJ: Cognitive behavioral therapy for major psychiatric disorder : does it really work? A meta-analytical review of well-controlled trials. Psychol Med 40:9-24, 2009
7) Vittengl JR, Clarl LA, Dunn TW, et al: Reducing relapse and recurrence in unipolar depression : a comparative meta-analysis of cognitive-behavioral therapy’s effects. J Consul Clin Psychol 75:475-488, 2007
8) Ekers D, Richards D, Gilbody S : A meta-analysis of randomized trials of behavioural treatment of depression. Psychol Med 38: 611-623, 2008
9) Gerhard A, Pim C:Internet-based and other computerized psychological treatments for adult depression : a meta-analysis. Cogn Behav Therapy 38:196-205, 2009
10) Fujisawa D, Nakagawa A, Tajima M, et al: Cognitive behavioral therapy for depression among adults in Japanese clinical settings : a singlegroup study. BMC Res Notes 3 : 160, 2010
11) 厚生労働科学研究費補助金こころの健康科学研究事業「精神療法の実施方法と有効性に関する研究」、慶應義塾大学認知行動療法研究会 (編):うつ病の認知療法・認知行動療法マ
ニュアル, 2009
12) 鈴木伸一,神村栄一:実践家のための認知行動療法テクニックガイド,北大路書房, 2005 13) 熊野宏昭, 鈴木伸一:うつ病の行動活性化療法、日本評論社, 2011
14) Jacobson NS, Dobson KS, Truax PA : A component analysis of cognitive-behavioral treatment for depression. J Consult Clin Psychol 64 : 295-304, 1996
15) Gortner ET, Gollan JK, Dobson KS, et al:Cognitive-behavioral treatment for depression : relapse prevention. J Consult Clin Psychol 66 :377-384, 1998
16) Cuijpers P, van Straten A, Andersson G, et al :Psychotherapy for depression in adults: a metaanalysis of comparative outcome studies. J Consult Clin. Psychol 76 :909-922, 2008
17) Cuijpers P, van Straten A, Warmerdam L:Behavioral activation treatments of depression : a meta-analysis. Clin Psychol Rev 27 : 318-326, 2007
18) Mazzucchelli T, Kane R, Rees C : Behavioral activation treatments for depression in adults : A meta-analysis and Review. Clinical Psychology : Science and Practice 16 : 383-411, 2009
19) Segal ZV, Williams JMG, Teasdale JD : Mindfulness-Based Cognitive Therapy for Depression :A New Approach to Preventing Relapse. The Guilford Press, 2002(越川房子(監訳) マイン ドフルネス認知療法-うつを予防する新しいアプローチ、北大路書房, 2007)
20) Teasdale JD, Segal ZV, Williams JMG, et al : Prevention of relapse/recurrence in major depression by mindfulness-based cognitive therapy. I Consult Clin Psychol 68: 615-623, 2000
21) Frank E, Kupfer DJ, Perel JM, et al : Tree-year outcomes for maintenance therapies in recurrent depression. Arch Gen Psychiatry 47 :1093-1099, 1990
22) Reynolds CFIII, Frank E, Perel JM, et al : Nortriptyline and interpersonal psychotherapy as maintenance therapies for recurrent major depression: A randomized controlled trial in patients older than 59 years. JAMA 281 : 39-45, 1999
23) Oei TPS, Dingle G : The effectiveness of group cognitive behaviour therapy for unipolar depresssive disorders. J Affect Disord 107 : 5-21, 2008
24) Matsunaga M, Okamoto Y, Suzuki S, et al : Psychological functioning in patients with treatment-resistant depression after group cognitive behavioral therapy. BMC Psychiatry 10:22,2010
25) 清水 磐田上明日香, 伊藤大輔, 他:うつ病復職者に対する集団 CBT の効果~3ヶ月フォローアップの検討~ 第7回日本うつ病学会総会大会論文集, 2010
26)鈴木伸一, 岡本泰昌, 松永美希:うつ病の集団認知行動療法実践マニュアル, 日本評論社,2011
27) 秋山 剛, 岡崎 渉, 田島美幸:うつ病からの復帰復職を目指して一総合病院精神科における取り組み, 精神科 11:454-459, 2007
28) 伊藤雅之, 本田知之, 森 豊和, 他:「うつ病」による病休・休職者の復職をめぐる精神医学 的諸問題一服飾デイケアの可能性、臨床精神医学 35:1079-7083, 2006
29) 中島美鈴, 稗田道成, 島田俊夫:集団認知行動療法の比較対象試験による効果検討(1). 精神科治療学 24:851-858, 2009
30) 松永美希, 鈴木伸一, 岡本泰昌, 他:うつ病に対する集団 CBT の展望、精神科治療学 22: 1081-1091, 2007
ストレス減で活力ある未来に貢献する、株式会社RUDDER。
特許出願済み。まぶしい!うるさい!寒い!を解消。安眠家具「Sleep Labo」国産家具の安心安全をお届けします。
うるさいいびき、止まらない、止められない。でも大丈夫。 いびきを解決する唯一の方法。
お求めのショップへは緑ボタンをクリック(BASE)

代金引換現金でのご購入は黄色ボタンをクリック